Симптомы и лечение пигментной ксеродермы
Пигментная ксеродерма – генетически обусловленная патология, которая протекает в хронической форме и характеризуется повышенной восприимчивостью кожи к УФ-излучению и радиации от солнца. Код заболевания по международной классификации болезней 10 пересмотра (МКБ 10) – Q82.1.
Клиника протекает по заранее известному сценарию: воспаление, гиперпегментация кожи, атрофия, гиперкератоз, злокачественные преобразования клеток кожи. Нередко болезнь сопровождается поражением глаз, в частности, конъюнктивитом и кератитом. Диагноз ставится на основании выявленной восприимчивости к УФ-лучам, а также гистологических исследований. Схема лечения составляется в соответствии с симптомами патологии.
[toc]
БезОков рекомендует: генетика и механизм развития заболевания
Среди многообразия опухолей злокачественного характера 10% отводится на раковые заболевания кожи. Развитие подобной патологии преимущественно происходит у людей, вступивших в пенсионный возраст.
Наиболее часто поражаются неприкрытые участки тела, чаще лицо и шея. Это является ярким подтверждением теории о том, что повышенное ультрафиолетовое излучение является пусковым механизмом для развития опасного заболевания.
У подавляющего большинства людей в норме ДНК клеток кожи, повреждённая солнечным светом, постоянно восстанавливается, благодаря генетически обусловленным процессам. Одним из главных механизмов считается эксцизионное воспроизведение. Его действие основано на распознавании повреждённого участка и удалении его с помощью фермента ДНК-полимеразы. В это же время, на основе нетронутой нуклеотидной нити, происходит восстановление сегмента и постановка его на место удалённого.
Ещё одним механизмом, способным восстановить повреждённую цепочку, является фотореактивация. В этом процессе участвуют не менее 7 ферментов. Суть его заключается в полном восстановлении повреждённого участка ДНК-нитей без его удаления и замены. Повреждённый участок возвращается в норму.
С годами и старением организма процессы регенерации значительно замедляются. Сегментов ДНК, которые были повреждены, становится всё больше. Это приводит к накоплению мутирующих клеток и росту опасных опухолей.
Основной причиной развития патологии является снижение функции защиты или невозможность восстановления клеток. В результате происходит накопление мутированных сегментов и повреждение основных нитей ДНК.
Патология способна передаваться через поколения. То есть у совершенно здоровых родителей может появиться малыш с повреждённой ДНК. Это случается из-за копии мутировавшего гена, который делает невозможным процесс регенерации.
Симптоматическая картина
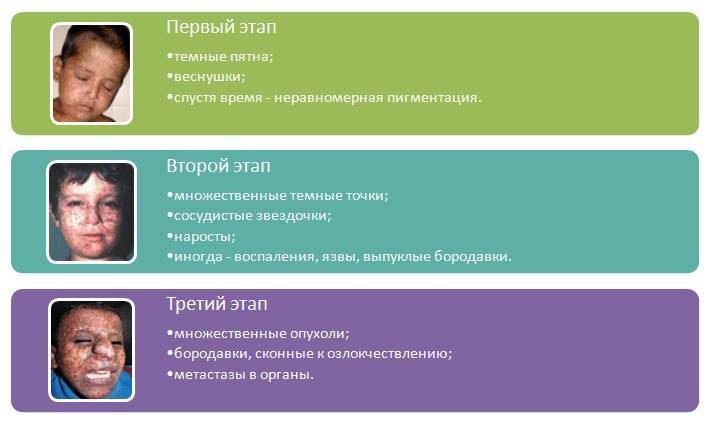
Клиническая картина представляет собой чётко определённые три стадии, которые сменяют друг друга:
- Первые симптомы у детей в 2-3-летнем возрасте после длительного нахождения под солнечными лучами. Обычно патология даёт о себе знать уже в начале жизни малыша. Как правило, симптоматика проявляется весной или летом, когда ребёнок часто и долго находится на солнце. Кожа на незащищённых одеждой участках покрывается большим количеством тёмных пятен или веснушек, которые шелушатся и зудят. Со временем пятна сменяются неравномерной гиперпигментацией. С каждым последующим выходом на солнце симптомы усиливаются.
- Активизация проявлений болезни. Следующий этап характеризуется серьёзными нарушениями в кожных тканях. Лицо пациента покрывается множественными тёмными точками, сосудистыми звёздочками и наростами. Возможно появление воспалений и язв. Также способны разрастись выпуклые бородавки. Соединительные ткани истончаются, хрящи меняют форму. Нос, рот и уши изменяются, иногда происходит выворот век, появляются изъязвления на слизистых. У человека чаще всего проявляется помутнение роговицы глаза, обильное слезотечение и боязнь солнечного света. Ресницы выпадают и полностью перестают расти.
- Завершающий этап настигает подростков. На повреждённых тканях диагностируются множественные опухоли различной этиологии. Своеобразные бородавки крайне склонны к озлокачествлению. Метастазы от них поражают органы.
В отдельную группу выделяют неврологическую пигментную ксеродерму. Она сопровождается глубокой умственной отсталостью ребёнка. Существует два хорошо описанных синдрома.
При выявлении синдрома Рида, помимо основного заболевания, определяют серьёзные задержки в росте и умственном развитии. Изменения видны в скелете и черепе пациента.
Идиотическая ксеродерма – это самая тяжёлая форма патологии. Болезнь сопряжена с огромными нарушениями в работе ЦНС, отставанием в развитии, недоразвитостью.
Своевременная диагностика
Ранняя постановка диагноза и назначение качественной терапии гарантируют положительный исход или существенное улучшение состояния на определённое время.
Первые признаки болезни видны невооружённым глазом, поэтому их появление должно стать поводом для немедленного посещения специалиста.
В первый же приём, основываясь на симптоматике, доктор предполагает диагноз и собирает полную клиническую картину. После этого проводится ряд исследований в лаборатории, которые позволяют определить степень поражения тканей и выявить правильную схему лечения болезни.
К лабораторным методам диагностики относят:
- Монохроматор. Точечно воздействующий на кожу специальный прибор. Он позволяет определить чувствительность кожи к солнечной радиации.
- Гистология. Для подробного исследования у пациента изымают небольшой кусочек новообразования и здоровых клеток. Данный метод проводят с помощью пункции или хирургическим скальпелем. На консультацию к врачу-онкологу пациент направляется при обнаружении опасности злокачественной опухоли.
Если имеются нарушения в функционировании нервной системы, ребёнка отправляют на приём к врачу-неврологу. Немаловажной является также консультация у дерматолога и офтальмолога.
Лечение
В медицине отсутствуют специфические методы избавления от этой патологии. Терапия представляет собой комплекс мер по профилактике дальнейшей пигментации кожи и развития опухолей.
Ребёнка регулярно нужно показывать не только участковому педиатру, но и дерматологу, офтальмологу, неврологу. Ему рекомендуют посещать психолога, чтобы сгладить психологическую травму из-за постоянного нахождения в замкнутом пространстве.
Избежать развития болезни может помочь только полное отсутствие солнечных лучей.
То есть выходить на улицу пациент может только поздно вечером или ночью. Чтобы исключить вредное воздействие УФ-излучения, нужно соблюдать меры предосторожности:
- использовать специальные защитные кремы;
- обзавестись широкополым головным убором, крупными солнечными очками и одеждой из плотных, но не тяжёлых натуральных тканей;
- наклеить на окна квартиры и автомобиля специальные светоотражающие тонировочные плёнки.
Злокачественное новообразование способно образоваться и при соприкосновении с канцерогенами. Табачный дым, выхлопные газы, химические предметы и жидкости способны спровоцировать озлокачествление болезни.
Из-за постоянного нахождения в затемнённом помещении ребёнок нуждается в дополнительном приёме витамина D и кальция. Кроме того, нужно использовать дополнительные средства для здоровья глаз. Повреждённую кожу необходимо регулярно смазывать заживляющими мазями. Больным также выписываются глюкокортикостероиды.
Назначать лекарства и соответствующее лечение должен врач. Самостоятельная терапия в этом случае неэффективна и даже опасна.
Прогноз
Болезнь протекает в хронической форме и имеет свойство прогрессировать. Прогноз у пациентов с подобным диагнозом неутешительный. Лишь 1/3 часть всех больных доживает до среднего возраста. Большинство пациентов погибают до 15 лет из-за озлокачествления новообразований и метастазов во внутренние органы.