Мембранозный гломерулонефрит
Заболевание почек, характеризующееся поражением мембран клубочкового аппарата в результате его инфильтрации белковыми комплексами – это мембранозный гломерулонефрит. Механизм возникновения недуга связан с нарушениями иммунной системы: при попадании в организм инфекции или других чужеродных агентов антитела, связываясь с антигенами, образуют иммунокомплексы, которые откладываются и накапливаются в базальной мембране сосудов почек, вызывая воспаление и пролиферативные изменения в тканях.
[toc]
Код по МКБ-10
Согласно Международной классификации болезней поражения мочеполовой системы объединены буквой «N». Всем гломерулярным патологиям соответствует обозначение «N00-N08». В перечне МКБ-10 мембранозному гломерулонефриту присвоена маркировка «N04.2», где «N04» обозначает нефротический синдром.
Эпидемиология
По статистике заболеваемость мембранозным гломерулонефритом составляет около 3-15% среди всех видов нефрита. Чаще всего болезнь развивается у людей 30-50 лет; женщины болеют реже, чем мужчины.
Причины
Основными этиологическими факторами являются: бактериальная или вирусная инфекция, отравление токсическими веществами.
Бактериальная инфекция
Бета-гемолитический стрептококк группы А является антигеном, имеющим сходство по своей структуре с собственным АГ сердца, почек и сосудов, в результате чего иммунокомпетентные клетки ошибочно атакуют эти органы, принимая их за чужеродный агент. Этот возбудитель чаще всего вызывает ангину. Гломерулонефрит развивается через 2-3 недели на фоне нарушения режима лечения инфекции и иммунодепрессии.
Туберкулез вызывает микобактерия, чаще всего поражающая легкие. По мере прогрессирования заболевания, резистентности к проводимой терапии может развиться внелегочная форма с поражением почек.
Вирусная инфекция
Мембранозная нефропатия может сопровождать вирусные гепатиты B, C и ВИЧ-инфекцию на фоне ослабленного иммунитета.
Токсическое поражение
Злоупотребление алкоголем и наркотиками, а также нарушение правил техники безопасности при работе с органическими растворителями и ртутью приводит к развитию токсического гломерулонефрита с поражением клубочкового аппарата.
Где болит?
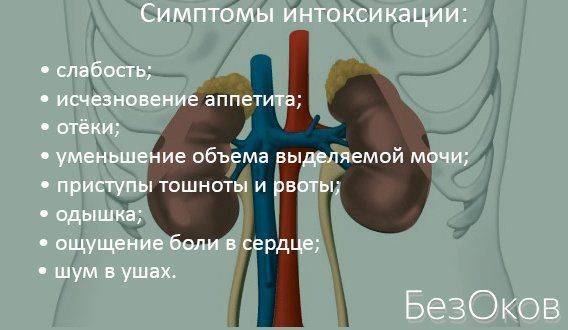
Больные мембранозной нефропатией жалуются на дизурические расстройства: наличие примесей в моче и снижение количества ее выделения. Часто наблюдается артериальная гипертензия, так как нарушается одна из главных функций почек – регулирование артериального давления посредством ренина, который выделяется юкстагломерулярным аппаратом. При этом пациента беспокоят следующие симптомы:
- головная боль;
- вялость;
- снижение трудоспособности;
- одышка при умеренной физической нагрузке;
- снижение остроты зрения.
При мембранозном гломерулонефрите часто наблюдаются отеки разной интенсивности, возникающие в основном в утренние часы в области лица, нижних конечностей, при тяжелом течении заболевания может развиться анасарка.
В некоторых случаях болезнь может протекать бессимптомно, либо с редкими эпизодами дизурии и боли в поясничном отделе, поэтому обнаружение недуга может быть случайной находкой при диспансеризации.
В случае возникновения гломерулонефрита на фоне основного заболевания присутствуют соответственные жалобы:
- повышение температуры, боли в области сердца при инфекционном эндокардите;
- лихорадка, миалгии, эритематозная сыпь в виде «бабочки» на лице, лимфаденопатия при системной красной волчанке;
- тяжесть в правом подреберье, желтушность кожных покровов и слизистых оболочек, расстройства желудочно-кишечного тракта при вирусных гепатитах.
Что нужно обследовать и как?
Диагностика направлена в первую очередь на обследование состояния почек. Также следует оценить функционирование сердца, мочевого пузыря, легких, суставов для исключения других заболеваний.
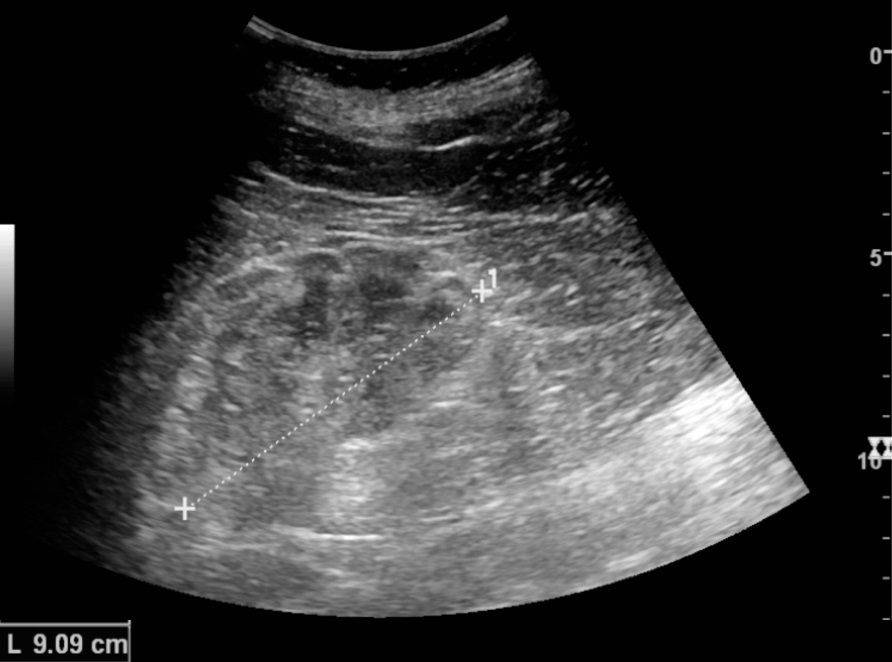
УЗИ почек проводится для поиска морфологических изменений. При хроническом течении болезни исследование может показать изменение структуры коркового и мозгового слоев, увеличение почек в размере, а также признаки склероза.
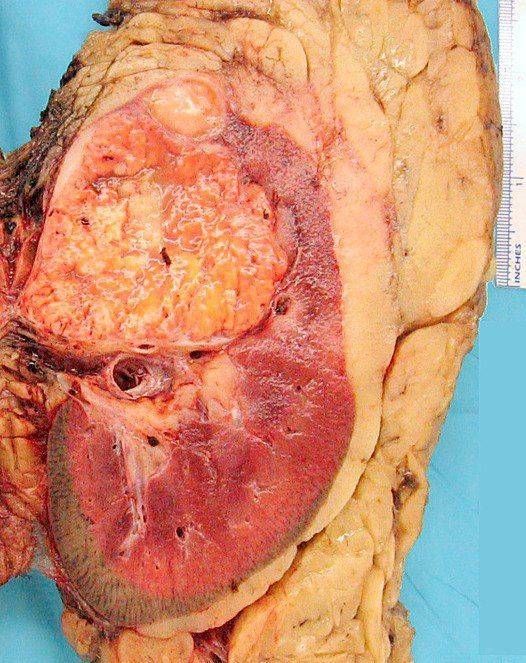
Биопсия почечной ткани проводится чрескожно под мониторингом УЗИ. При мембранозной нефропатии гистологическая картина характеризуется утолщением базальной мембраны капилляров.
Какие анализы необходимы?
Биохимический анализ крови при мембранозном гломерулонефрите характеризуется повышенным уровнем холестерина, гипоальбуминемией и гипопротеинемией. Увеличение содержания креатинина говорит о развившейся почечной недостаточности. Лейкоцитоз фиксируют в ОАМ, он и другие вещества в моче, например, белок,является поводом для назначения биохимии.
Общий анализ мочи играет ключевую роль в диагностике заболевания. При мембранозной нефропатии характерна протеинурия (выделение белка с мочой), умеренная гематурия и цилиндрурия.
К кому обратиться?
При появлении первых симптомов следует незамедлительно обратиться к врачу-нефрологу для проведения обследования и назначения терапии. Так как клиническая картина данного заболевания наблюдается и при других недугах, доктор проводит дифференциальную диагностику с такими болезнями, как:
- пиелонефрит;
- амилоидоз (часто сопровождает гнойные болезни легких, остеомиелит, ревматические болезни);
- подагра (помимо почечных симптомов основная жалоба представлена суставными болями);
- злокачественные новообразования почки;
- феохромоцитома (гормонально-активная доброкачественная опухоль, при которой ведущий симптом – подъем артериального давления).
Рекомендуется консультация с кардиологом, так как стойкое повышение артериального давления влечет за собой поражение сосудов, гипертрофию левого желудочка и, как следствие, нарушение гемодинамики.
При снижении зрения пациенту необходимо наблюдение у офтальмолога.
Диагноз мембранозного гломерулонефрита выставляется на основании следующих критериев:
- данные анамнеза, подтверждающие наличие факторов, предрасполагающих к развитию болезни;
- наличие характерных клинических изменений мочи;
- артериальная гипертензия несердечного генеза;
- исключение других заболеваний в ходе дифференциальной диагностики.
Лечение
Терапия заболевания включает медикаментозное и немедикаментозное лечение.
Немедикаментозная терапия
Пациенту необходимо избегать переохлаждения, физического и эмоционального перенапряжения. Следует отказаться от злоупотребления алкоголем, табакокурения и приема наркотических веществ.
Диета при мембранозном гломерулонефрите подразумевает ограничение поваренной соли до 3-5 г в сутки при наличии отеков. Из рациона питания рекомендуется исключить ингредиенты, вызывающие раздражение мочевыводящих путей:
- овощи, богатые эфирными маслами;
- продукты с высоким содержанием оксалатов (черный чай, орехи, соевые бобы, свекла, морковь, сельдерей, перец, кабачки);
- пряности.
Медикаментозная терапия
Лечение лекарственными препаратами направлено на ликвидацию обострения и купирования симптомов.
Согласно клиническим рекомендациям тактика лечения определяется наличием риска развития нефротического синдрома, который включает в себя наличие отеков, протеинурии, сниженного содержания протеинов и альбуминов в крови, высокого уровня холестерина.
Терапия больных без нефротического синдрома
Пациентам без нарушения фильтрационной функции нецелесообразно проведение иммуносупрессивного лечения. Назначают ингибиторы АПФ для предупреждения протеинурии и профилактики склероза (зарастания соединительной тканью) почек. Для снижения уровня холестерина назначаются статины с целью профилактики сердечно-сосудистых заболеваний. При наличии артериальной гипертензии показаны лекарства, снижающие давление.
Терапия больных с нефротическим синдромом
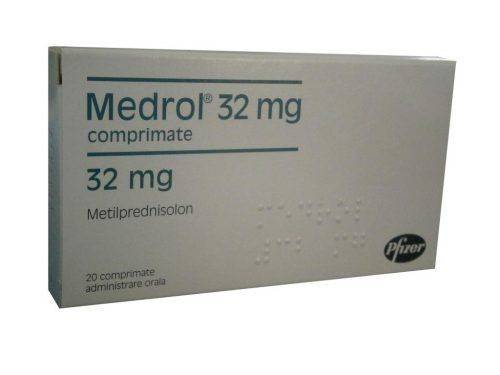
Пациентам с нефротическим синдромом назначают иммуносупрессивную терапию глюкокортикостероидами и цитостатиками. Курс лечения обычно составляет 6 месяцев. Среди стероидных гормонов препаратом выбора является Метилпреднизолон. В 60-65% случаев достигается ремиссия.
Результаты различных методов лечения
В основном прогноз благоприятный. В большинстве случаев достигается стойкая ремиссия.
При тяжелом течении болезни с протеинурией больше 8 г в сутки и значительным фиброзом ткани почек возрастает риск развития хронической почечной недостаточности.
Среди осложнений могут развиться:
- вторичные инфекции;
- атеросклероз сосудов на фоне артериальной гипертензии;
- сердечно-сосудистые заболевания и инсульт головного мозга вследствие гипертонии.