Нефритический синдром и его отличие от нефротического
Нефритический синдром – патологический симптомокомплекс, развивающийся на фоне воспаления клубочков почек, который сопровождается снижением их фильтрационной способности и характеризуется азотемией, протеинурией, микро- и макрогематурией, артериальной гипертензией и периферическими отёками мягких тканей. Согласно МКБ-10 нефритический синдром имеет код N00-N08. Это один из синдромов, позволяющих предположить, что у пациента развивается гломерулонефрит.
Синдром носит полиэтиологический характер. Спровоцировать его могут бактерии и вирусы, действие ионизирующих излучений, а также иммунопатологические реакции различных типов. Клиническая картина развивается остро и определяется вызывающими синдром факторами.
Диагностика осуществляется на основании анамнеза, клинической картины, а также данных лабораторных и инструментальных методов обследования. Результативность лечения и прогноз во многом зависят от этиологических факторов, обусловивших появление симптомокомплекса.
[toc]
Сравнительная характеристика нефротического и нефритического синдромов
Чтобы выбрать правильную тактику и подобрать корректирующую схему лечения, необходимо проводить дифференциальную диагностику нефритического синдрома с нефротическим. Различия между синдромами наблюдаются по ряду параметров:
| Критерии диф-ференциальной диагностики | Нефритический синдром | Нефротический синдром |
| Что провоцирует | Нефрит вирусной, бактериальной или аутоиммунной природы, а также радиационные травмы. | Нефроз вследствие амилоидоза, аутоиммунных заболеваний (системной склеродермии), онкологии, приёма цитостатиков и препаратов на основе золота, висмута и ртути, а также патологий вирусной природы. |
| Характер течения | Возникает неожиданно, развивается очень быстро (в течение 1-14 дней). | Течение обычно вялое, затяжное. |
| Обратимость изменений | Изменения чаще носят доброкачественный обратимый характер. | Изменения склонны к хронизации. |
| Данные анализов крови | Высокое процентное содержание эозинофилов, сравнительно низкий уровень гемоглобина, азотемия, гипоэритроцитемия, повышенная СОЭ, гипокомплементемия. | Тромбоцитоз и лейкоцитоз, снижение уровня гемоглобина, повышенная СОЭ, гипопротеинемия, диспротеинемия. |
| Данные анализов мочи | Микро- и макрогематурия, пиурия, следовые количества белка, присутствие клеточных структур почечных канальцев. | Липидурия, гиперхолестеринурия, протеинурия (содержание белков превышает норму более, чем в 10 раз, в сутки выделяется более 3 г белка). |
| Количество выделяемой мочи | Олигурия (в сутки образуется менее 400 мл мочи) или анурия. | Олигурия. |
| Данные УЗИ | Увеличение почек, неоднородная структура паренхимы. | Определяются очаги склероза. |
| Клиническая картина | Наблюдается задержка солей и жидкости, отмечаются выраженные отёки лица и конечностей, характерны артериальная гипертензия, повышение температуры и боли в поясничной области, постоянное чувство жажды, а также головные боли и повышенная утомляемость. Ряд авторов выделяет симптом «затуманенного зрения». | Характерны стойкие онкотические отёки, общая слабость, боли в области поясницы. |
Причины появления
К развитию нефритического симптомокомплекса могут привести следующие причины:
- Чаще всего это инфекционный процесс, обусловленный болезнетворными бактериями или вирусами. Возбудителями могут выступать различные виды кокков (стрептококки, стафилококки, пневмококки и менингококки), сальмонеллы (возбудители брюшного тифа), вирусы гепатита B, инфекционного мононуклеоза, Коксаки, эпидемического паротита, ветряной оспы и эховирусы (пикорнавирусы).
- Несколько реже он является следствием иммунопатологических процессов, развившихся из-за инфекционных заболеваний, либо в результате несостоятельности иммунной системы человека. К ним относятся синдром Гиена-Барре, реакции на введение белковых препаратов (в том числе, вакцин и сывороток), системная красная волчанка, болезнь Шёнлайна-Геноха, синдром Гудпасчера.
- Сравнительно редко к нефритическому синдрому могут привести травмы, вызванные различными видами ионизирующих излучений (гамма-излучение, потоки быстрых и медленных нейтронов) в результате аварий на производстве или при лечении злокачественных новообразований.
Формы
Различают два вида нефритического синдрома: острый и хронический. Разница между ними кроется во времени манифестации симптоматики.
- Острый вариант обычно развивается на фоне острого гломерулонефрита спустя 7-14 дней после инфицирования стрептококковой инфекцией или под воздействием иных провоцирующих факторов. При этом в течение нескольких дней (1-14) формируется воспаление клубочков.
- Хронический вариант обычно сопутствует хроническому гломерулонефриту (в 85-90% случаев). В отличие от острого прогрессирует медленно. Выявляется случайно.
- Некоторые авторы выделяют ещё и подострый вариант. Это быстро прогрессирующая форма нефритического синдрома по симптоматике схожая с острым вариантом, при которой почечная недостаточность развивается в течение нескольких месяцев.
При отсутствии лечения острая стадия нефритического синдрома переходит в хроническую. Хроническая форма чаще встречается у лиц пожилого возраста.
Патогенез
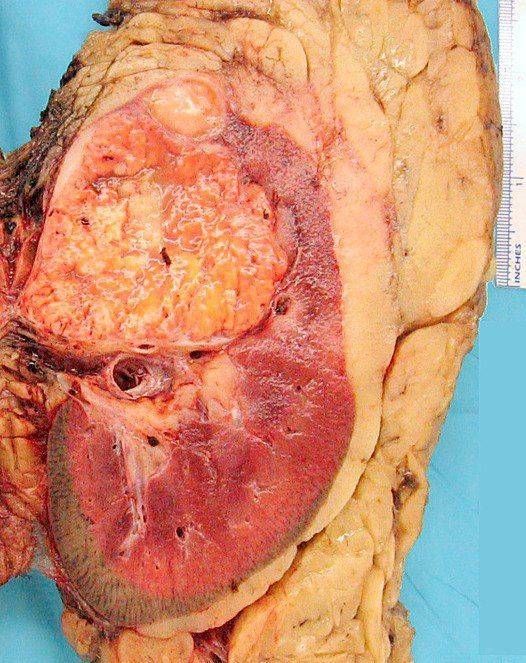
Основу патогенеза нефритического синдрома составляет воспалительный процесс (нефрит), который затрагивает почечные клубочки, приводя к несостоятельности фильтрации мочи. Следствием этого на фоне увеличенных в размерах почек являются задержка воды и солей, гиперазотемия, олигурия, микро- и макрогематурия. В ряде случаев возможна пиурия.
Симптомы
Нефритический синдром включает в себя признаки, которые делят на:
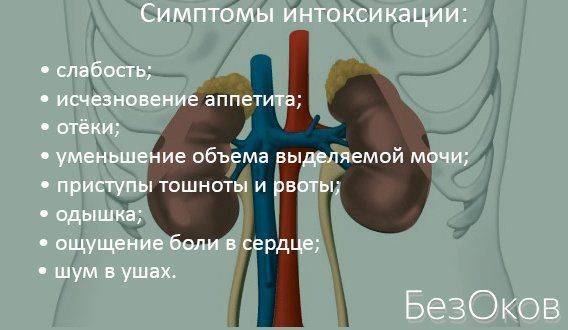
- специфические (классические): олигурия или олигоанурия, жажда, микро- и макрогематурия (наблюдается в 30% случаях, моча напоминает мясные помои), азотемия, протеинурия, выраженные отёки лица и конечностей, возникающие преимущественно по утрам (наблюдаются в 85% случаев), артериальная гипертензия (отмечается у 83% пациентов), гипокомплементемия;
- неспецифические: скарлатина или импетиго в анамнезе (заболевания, вызывающиеся стрептококками и стафилококками), боли в животе и поясничной области, диспептические явления (тошнота, рвота, анорексия), слабость и головные боли, повышение массы тела (за счёт ретенции жидкости), повышение температуры тела.
Ряд клиницистов относит к числу специфических симптомов симптом «затуманенного зрения», который может сопровождать нефритический синдром.
Диагностика
Диагноз ставится на основании:
- характерных жалоб больного и клинической картины заболевания: сильная жажда, утренние отёки, остро развившаяся артериальная гипертензия, сильные боли в поясничной области (из-за компрессионного воздействия воспалённых увеличившихся в размерах почек на почечную капсулу)
- данных анамнеза: связи жалоб больного с провоцирующими нефротический синдром факторами (например, перенесённой накануне стрептококковой инфекцией)
- характерных для симптомокомплекса изменений в анализах крови и мочи (азотемия, гипокомплементемия, гематурия, пиурия, олигурия)
- данных УЗИ почек: неоднородность структуры паренхимы.
При необходимости с целью уточнения диагноза лечащий врач может назначить дополнительные исследования (бакпосев, рентгенологические исследования, МРТ почек), либо воспользоваться рекомендациями профильных врачей-консультантов (онколога, ревматолога, аллерголога или инфекциониста).
Методы лечения
Поскольку нефротический синдром является составной частью обусловившего его патологического процесса, тактика лечения определяется особенностями основного заболевания и направлена на купирование его симптомов.
При подозрении на синдром назначается диета №7, ограничивающая употребление поваренной соли и протеинов. Когда синдром вызван патогенными микроорганизмами, назначаются антибиотики широкого спектра действия. Представляется особенно важным идентификация возбудителя для выявления его чувствительности к антибиотикам и подбору специфической терапии. Помочь лечащему врачу в этом случае может бакпосев мочи. При наличии признаков почечной недостаточности показан гемодиализ.
С целью уменьшения объёма циркулирующей крови возможно назначение диуретиков под контролем концентрации ионов кальция и калия в крови.
БезОков обращает внимание: прогноз
При своевременной и адекватно проведённой терапии прогноз в большинстве случаев благоприятный. Согласно данным у 90% больных при устранении причины синдрома наблюдается полное восстановление клубочковой фильтрации уже через 1,5-2месяца. При этом остаточные гематурические и протеинурические проявления синдрома могут присутствовать еще несколько лет.
При сохранении высоких цифр АД и некупирующихся воспалительных процессах в зоне клубочков нефритический синдром может осложниться нефросклерозом с последующей почечной недостаточностью и разнообразными поражениями сердечнососудистой системы, включая острый инфаркт миокарда. При выраженных нарушениях функции фильтрации нефритический синдром может осложниться уремической комой.