Ректальная онкология
Рак прямой кишки – злокачественное новообразование ректума из эпителиальных структур. Клинически заболевание проявляется недомоганием, анемией, потерей массы тела, болевыми ощущениями в области крестца и промежности, кровянистыми выделениями из заднепроходного отверстия или наличием крови в следовых количествах в кале.
Диагностика осуществляется посредством:
- идентификации скрытой крови в кале;
- определения маркёров неоплазмы в крови;
- визуализации карциномы посредством ультразвуковых, рентгенологических и томографических методов диагностики;
- визуализации новообразования посредством проведения колоноскопии или ректороманоскопии;
- биопсии с последующим тканевым и клеточным исследованием неоплазмы.
Лечение только оперативное. Возможно назначение лучевой или химиотерапии при наличии признаков метастазирования в отдалённые органы или регионарные лимфоузлы.
[toc]
Статистика
Карцинома ректума диагностируется преимущественно у пациентов 40-75 лет. Частота встречаемости составляет 160 случаев на 1 млн. человек.
Ежегодно ВОЗ диагностирует ≈ 600000 новых случаев ректальной неоплазмы. Карцинома прямокишечной локализации составляет ≈5% всех онкологических патологий, 45% всех злокачественных заболеваний ЖКТ и 70% всех случает злокачественных новообразований толстой кишки. Встречается преимущественно в Европе, Японии и Североамериканском континенте, заметно реже – в государствах Азии и Африки. Для сравнения, заболеваемость в США, Канаде и Японии выше аналогичных показателей в Индии и Китае ≈ в 15 раз. Мужское население страдает этим недугом в полтора раза чаще женского.
С возрастом риски прямокишечной онкологии существенно возрастают.
Каждые 10 лет смертность от данной патологии возрастает ≈ на 17,5±2,5%. В странах с развитой экономикой пятилетняя выживаемость с момента верификации заболевания составляет 60% (Израиль, Германия и США), в то время как этот параметр в развивающихся странах не превышает 40%.
Этиология ректальной карциномы
Новообразования ректума полиэтиологичны:
- Предрасполагающим фактором является регулярное употребление пищи, богатой мясными продуктами и жирами животного происхождения, но бедной растительной клетчаткой.
- Фактором риска также являются хронические воспалительные процессы толстой кишки (язвенный колит, геморрой) и полипы. Вероятность малигнизации полипов составляет ≈4%. Риск малигнизации полипа существенно возрастает при превышении размеров последнего более 1 см (>7%). Высокую опасность по этой причине представляет семейный полипоз.
- Некоторые специалисты к провоцирующим факторам относят заболевания обменного характера, такие как сахарный диабет, ожирение и гиповитаминозы «А», «С» и «Е».
- Распространённые вредные привычки (неактивный образ жизни, курение и злоупотребление спиртными напитками) создают благоприятные условия для развития онкологического процесса.
- Ректальная карцинома распространена среди специалистов, контактирующих по роду деятельности с индолом и скатолом, а также с источниками ионизирующей радиации.
- Иммунодефицитные состояния любой этиологии создают благоприятный фон для появления и эволюции злокачественных новообразований.
- Некоторые разновидности вируса папилломы человека могут вызвать появление карциномы в области канала ануса.
- Наследственные факторы – генетическая предрасположенность к развитию данного заболевания – являются своего рода «триггерами» развития злокачественного процесса.
Разновидности карциномы прямой кишки
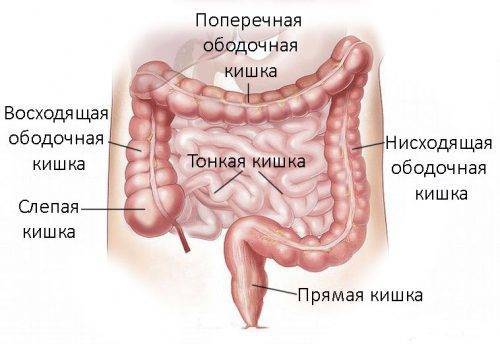
В зависимости расположения, выделяют неоплазмы надампулярной, ампулярной и анальной локализации. Карциномы, располагающиеся в проксимальном (высоком) отделе прямой кишки более склонны к её обтурации, а локализующиеся в среднем отделе – к провоцированию кровотечений. Наиболее часто – в 80% случаев рак поражает ампулярный отдел.
По уровню дифференцировки карцинома может быть высоко-, средне- и низко- и недифференцированной. Новообразования высокой степени дифференцировки характеризуются относительно доброкачественным течением: медленным ростом, медленным прорастанием здоровых тканей и отсутствием склонности к метастазированию. Низкодифференцированные и недифференцированные новообразования отличаются высоким уровнем злокачественности и агрессивностью, активно прорастают близрасположенные ткани, рано дают метастазы.
Прогноз при диагностированном заболевании во многом определяется тканевым и клеточным строением опухоли.
Наиболее типичными представителями неоплазм являются аденокарцинома (высоко-, умеренно- и низкодифференцированная, встречается в 75-80%), перстневидно-клеточный рак, солидный рак, скир, плоскоклеточный рак и меланома. Низкодифференцированная аденокарцинома, перстневидно-клеточный рак, плоскоклеточный рак и меланома отличаются исключительной злокачественностью и склонны к раннему распространению метастазов. Меланома метастазирует преимущественно гематогенным путём.
В зависимости от типа роста различают экзофитный (20%) и эндофитный (30%) рак, а также его смешанную (50%) форму. Наиболее неблагоприятной в прогностическом плане является эндофитная (инфильтративная) форма роста.
Классификация
Заболевание классифицируется согласно международной системе TNM, которая является основной:
- T – размер новообразования и степень прорастания им стенки кишки;
- Tx – данных о неоплазме нет;
- Tо – неоплазма не обнаружена;
- Tis – tumot in situ, карцинома «на месте», малых размеров, не прорастает в стенку органа;
- T1 – неоплазма до 2 см;
- T2 – неоплазма до 2-5 см;
- T3 – неоплазма более 5 см;
- T4 – карцинома любых размеров, прорастающая в соседние органы;
- N – наличие или отсутствие признаков поражения регионарных лимфоузлов:
- Nx – данные о метастатическом поражении регионарных лимфоузлов отсутствуют;
- Nо – метастазы отсутствуют;
- N1 – имеются метастазы в лимфоузлах, расположенных вокруг прямой кишки;
- N2 – имеются метастазы, локализующиеся гемилатерально в паховой и подвздошной области;
- N3 – метастазы:
- вокруг ректума и в паховой области;
- в паховых лимфоузлах с 2-х сторон;
- в лимфоузлах подвздошной области с 2-х сторон;
- M – наличие или отсутствие метастазов в отдалённых органах:
- Мx – данные о метастатическом поражении отдалённых органов отсутствуют;
- Мо – метастазов в отдалённых органах нет;
- М1 – метастазы в отдалённых органах есть.
Стадии
В России также используется классификация по стадиям (0; I; IIa; IIb; IIIa; IIIb; IV). В её основе лежат параметры неоплазмы, степень контаминации ею стенки кишки, а также наличие или отсутствие метастазов. Окончательный диагноз формулируется на основании данных тканевого и клеточного исследования карциномы после проведённой операции.
Соответствие международной и российской систем классификации ректальной карциномы:
- 0 => TisN0M0;
- I => T1N0M0;
- II => T2-3N0M0;
- IIIA => T1N1M0 T2N1M0 T3N1M0 T4N0M0;
- IIIВ => T4N1M0 TлюбоеN2-3M0;
- IV => TлюбоеNлюбоеM1.
Общие симптомы
Патологический процесс может длительное время протекать бессимптомно. С течением времени у больных могут появиться жалобы на запоры или жидкий стул, непроходимость кишечника, кровотечения из ануса, наличие крови в кале, анемию, заметное снижение веса, боли в левой гипогастральной области, «ленточный» («карандашный») стул.
Клиническая картина во многом зависит от наличия или отсутствия метастазов, а также от поражения прилегающих к опухоли органов:
- при инфильтрации карциномой матки и влагалища появляются боли внизу живота, нарушаются менструации. При инфильтрации мочевого пузыря болевой синдром сопровождается нарушением микции;
- при метастатическом поражении печени отмечаются интенсивные боли в правом подреберье на фоне желтухи;
- при множественности метастазов клиническая картина определяется их локализацией. Характерными являются постоянная субфебрильная температура, выраженное недомогание, высокая утомляемость, выраженная анемия и кахексия.
Методы диагностики
Диагностика заболевания начинается со сбора анамнеза, уточнения жалоб и выявления факторов риска.
Основную сложность в диагностическом плане представляет отсутствие у заболевания специфической симптоматики. Более того, когда симптомы манифестируют, больные склонны их воспринимать как признаки обострения их фонового заболевания (трещин ануса или геморроя). Это одна из причин запоздалой диагностики.
Простейшими методами изучения ректума, позволяющими выявить объёмные образования, являются пальцевое исследование и осмотр кишки при помощи ректальных зеркал.
Женщинам в обязательном порядке показано прохождение гинекологического осмотра для исключения сочетанной патологии: неоплазмы толстого кишечника часто сочетаются с гинекологическими карциномами (новообразованиями молочных желёз, яичников и тела матки).
Лабораторные исследования, в частности, серологический анализ крови на онкомаркёры и анализ кала на скрытую кровь, могут подтвердить предварительный диагноз. Подозрительным в плане онкологии является идентификация РЭА – показателя анаплазии ткани и онкомаркёра СА-19-9.
К рентгенологическим исследованиям выбора относятся ирригоскопия и обзорная рентгенография органов брюшной полости, позволяющие оценить состояние кишечника и выявить возможные метастатические узлы.
Интраректальное УЗИ также может подтвердить наличие новообразования. УЗИ органов брюшной полости и малого таза позволяет «разглядеть» метастазы.
Радиоизотопное сканирование печени позволяет выявить возможные метастазы, активно накапливающие введённый изотоп. Ректальные карциномы часто метастазируют в печень по системе воротной вены.
В целях подтверждения или исключения метастатического поражения органов мочевыделительной системы используется внутривенная урография.
МРТ и МСКТ (спиральная КТ) позволяют исследовать органы и ткани на предмет наличия первичной опухоли и её метастазов.
ПЭТ позволяет идентифицировать высокоактивные в плане метаболизма ткани, патогномоничные для малигнизированных опухолевых процессов. Является высокочувствительным методом исследования. Используется для идентификации метастазов.
Важными инструментальными методами диагностики являются лапароскопия, колоноскопия (фиброколоноскопия) и ректороманоскопия, позволяющие визуализировать подозрительный участок толстой кишки и посредством биопсии получить материал для тканевого и клеточного изучения. Обнаружение атипичных клеток позволяет со 100% уверенностью говорить о ректальной карциноме.
Во избежание возможных кровотечений во время операции пациенту накануне производится ангиография для визуализации сосудистого русла.
Тактика лечения, во время и после операции
Ключевым методом лечения ректальной карциномы является хирургическое удаление неоплазмы, близлежащих тканей и регионарных лимфоузлов. Химиотерапия и лучевое воздействие применяются как вспомогательные средства терапии. Критерии, влияющие на выбор метода оперативного воздействия:
- размеры неоплазмы и её локализация;
- вид клеточной атипии неоплазмы;
- вид карциномы по системе TNM.
Принимая во внимание характеристики неопластического процесса, применяют:
- удаление полипа посредством электрокоагуляции при проведении колоноскопии;
- резекцию ректума;
- экстрипацию ректума с последующей реконструктивной операцией.
Иногда хирурги при небольших размерах новообразований отдают предпочтение лапароскопическому доступу.
На поздних стадиях онкологического процесса для восстановления кишечной проходимости производится паллиативная операция. В этих случаях оперативное лечение обычно дополняется химиотерапией (обычно используются производные 5-фторурацила) и/или лучевой терапией (часто применяется γ-излучение или потоки быстрых нейтронов).
В последнее время начинает всё более широко применяться таргетная терапия, как перспективная разновидность молекулярной медицины. Таргетные препараты блокируют рост опухолевых клеток, действуя на таргетные молекулы новообразования, необходимые для его роста. При метастазах ректальной карциномы таргетное лечение используется для замедления ангиогенеза в метастатических узлах, что повышает пятилетнюю выживаемость и снижает вероятность появления осложнений.
На этапе реабилитации лечащий врач может рекомендовать ношение бандажа для купирования напряжения мышц брюшной стенки и снижения внутрибрюшного давления.
После оперативного лечения пища не должна раздражать слизистую кишки, в том числе, процессами брожения. Первые 24 часа оперированные находятся на голодной диете. Стол №4 осторожно вводится лишь со второго дня. В первые часы исключается приём продуктов, богатых углеводами, горячая и холодная пища. Кормление начинается с рисового отвара, нежирного бульона или киселей, но без ягод. Постепенно меню расширяется включением «слизистых супов», жидких, тщательно протёртых каш, приготовленных на воде, сливкам, яйцам всмятку и белковому омлету, пюре из мяса рыбы и говядины. В дальнейшем ассортимент блюд расширяется кисломолочными продуктами и свежими салатами из овощей.
Табу накладывается на острые и жирные блюда, специи, спиртные напитки, копчености, маринады и консервы.
В целях своевременного выявления возможного рецидива заболевания после хирургического вмешательства показан мониторинг у врача-онколога. Считается клинически оправданной следующая схема наблюдения:
- первые 2 года – 1 раз в квартал;
- в диапазоне 2-5 лет – 1 раз в полгода;
- спустя 5 лет – каждый год.
БезОков предупреждает: осложнения
Клиническая картина осложнений патологического процесса определяется «поведением» карциномы. Типичными осложнениями рака прямой кишки являются кровотечения, часто приводящие к анемии, раковая интоксикация вплоть до развития кахексии.
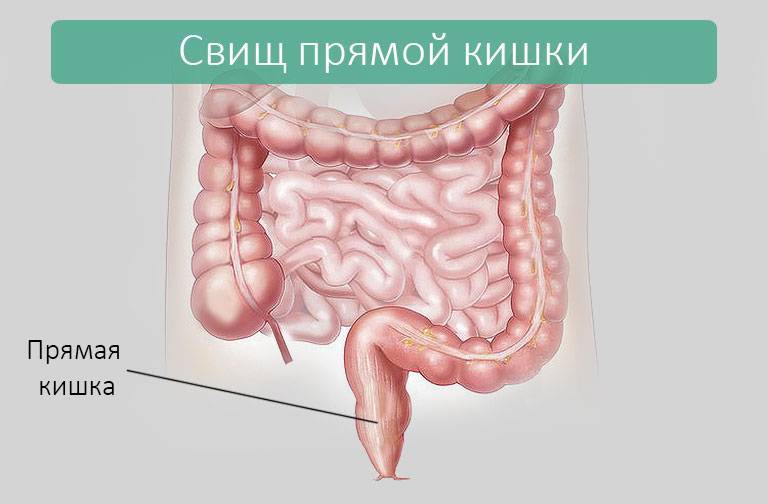
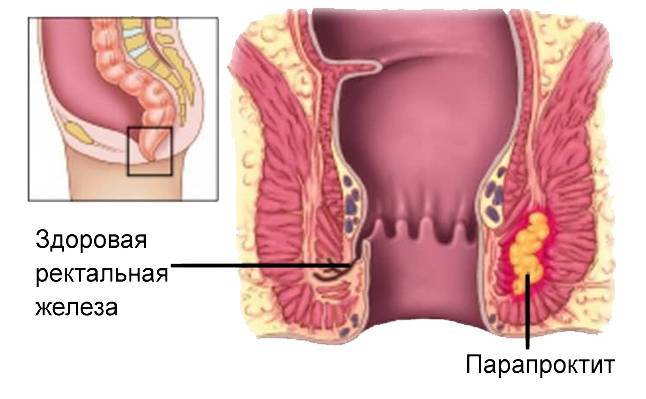
Возможно присоединение вторичных инфекционных процессов (парапроктита, пельвиоперитонита, флегмоны забрюшинного пространства). Наиболее серьёзным инфекционным осложнением является сепсис. При механической закупорке просвета кишечника может развиться обтурационная кишечная непроходимость. Прорастание новообразования в близлежащие органы (мочевой пузырь, влагалище) чревато образованием свищей.
При метастатическом поражении отдаленных органов (печени, головного мозга, костей, почек, лёгких) доминировать будет симптоматика, обусловленная нарушением функции конкретных тканей.
Особенностью метастазирования ректальной карциномы является возможность диссеминации онкоцитов лимфогенным и гематогенным путем. Необходимо принимать во внимание, что в области ректума находятся физиологические венозные анастомозы воротной и нижней полой вены (порто-кавальные анастомозы). Такие особенности сосудистого русла делают возможным распространение метастазов практически в любой орган организма человека.
К типичным осложнениям хирургического лечения относят:
- постоперационные кровотечения;
- присоединение вторичной инфекции (неспецифические колиты);
- стриктура ректальной области;
- выпадение ректума;
- недержание кала.
Осложнениями химиотерапии могут стать алопеция, слабость, исчезновения аппетита, появление тошноты и диареи.
К осложнениям лучевой терапии относятся общая слабость и повышенная утомляемость, угнетение кроветворения и процессов регенерации, появление на слизистых эрозий и язв, подавление функции гениталий, развитие бесплодия, диарея и цистит.
Высокие повторяющиеся дозы облучения могут спровоцировать появление симптомокомплекса хронической лучевой болезни. Её тяжёлыми осложнениями являются лейкозы. Могут наблюдаться патологические изменения со стороны органов мочеполовой системы женщин и мужчин, а также некроз костной ткани.
Продолжительность жизни
При своевременной диагностике и адекватном лечении, проведённом в дебюте заболевания, пятилетняя выживаемость составляет 90%.
Согласно данным медицинской статистики только в 39% случаях терапии злокачественных колоректальных новообразований достигается их успешное излечение. При карциноме 4-й стадии прогноз для жизни неблагоприятный. При отсутствии метастазов пятилетняя выживаемость наблюдается у 70% прооперированных, при наличии этот показатель снижается до 40%. Зависимость пятилетней выживаемости от стадии неопластического процесса следующая: I ст. – 80%, II ст. – 75%, IIIA ст. – 50%, IIIБ ст. – 40%.
Средняя продолжительность жизни пациентов с операбельными стадиями ректальной карциномы (I-III), отказавшихся от предложенного оперативного лечения, не превышает одного года. При диагностированном раке IV стадии она колеблется в пределах от 3 до 9 месяцев.
Профилактика
Профилактика ректальной карциномы сводится к регулярному обследованию пациентов с хроническими воспалительными или гиперпластическими процессами толстой кишки, особенно с полипозом.
Комплекс мероприятий включает ежегодное исследование кала на скрытую кровь, каждые 5 лет – сигмоидоскопия, каждые 10 лет – колоноскопия. Возможно выполнение ректального УЗИ. План обследования обычно согласовывается индивидуально.
К числу рекомендаций общего характера относятся ведение здорового, активного образа жизни, сбалансированное питание, богатое растительной клетчаткой, ограничение в приёме мясной пищи и животных жиров, своевременная терапия заболеваний, способных спровоцировать появление малигнизированных новообразований (геморроя, полипов, трещин ануса). В целях профилактики показано следить за своим весом, отказаться от курения и приёма этанола.
По достижении 50-летнего возраста показано ежегодно проходить скрининг, который включает исследование кала на скрытую кровь, прохождение УЗИ органов малого таза и ректороманоскопии.