Виды операций при ДГПЖ
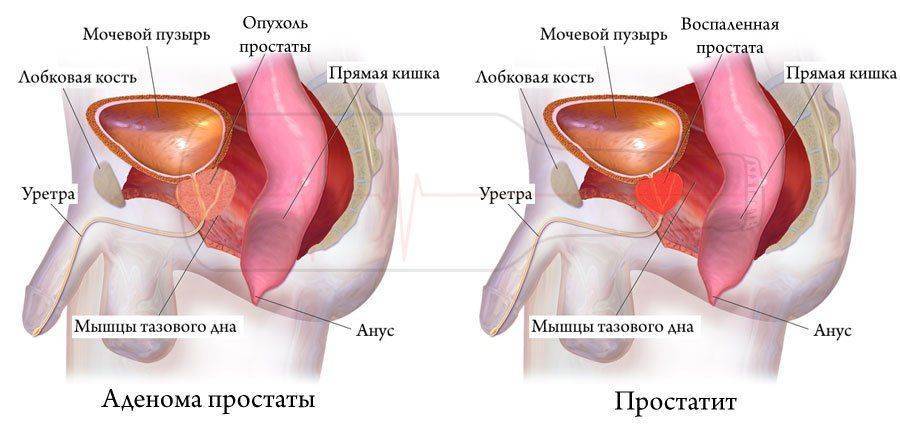
Аденома простаты — доброкачественное разрастание железистых тканей. Её можно лечить как консервативными методами, так и с помощью радикального вмешательства. В некоторых случаях медикаментозное лечение оказывается неэффективным, опухоль быстро растёт и нарушает нормальную работу всей мочеполовой системы мужчины. Примерно трети пациентов с таким диагнозом требуется оперативное лечение.
Операция по удалению аденомы предстательной железы даёт высокую эффективность терапии, хотя врачи до поры не спешат прибегать к ней. К сожалению, в некоторых случаях консервативные методы дают лишь непродолжительный эффект, и тогда пациенту приходится ложиться на операционный стол.
Есть разные методы радикальной терапии доброкачественной гиперплазии предстательной железы. Они различаются объёмом вмешательства, используемыми средствами, могут быть малоинвазивными и полостными. Выбор метода в каждом конкретном случае зависит от характера и величины опухоли, возраста и общего состояния здоровья пациента, а также технического оснащения медучреждения и квалификации врачей.
[toc]
Показания к проведению операции
Показания к оперативному удалению аденомы разделяют на абсолютные и относительные. К абсолютным относят:
- задержка мочи, большое количество остаточной урины в мочевом пузыре;
- переход инфекционных поражений мочевыводящих путях в хроническую форму;
- присутствие в моче примесей крови;
- мочекаменная болезнь;
- почечная недостаточность;
- стойкие задержки мочеиспускания, выраженный болевой синдром.
К относительным показаниям относятся:
- увеличение средней доли предстательной железы;
- неэффективность консервативных методов лечения;
- молодой возраст пациента (до 45 лет).
Следует понимать, что любое оперативное вмешательство — это риск. Врачи всё время ищут способы его снизить, поэтому были разработаны так называемые малоинвазивные методы вмешательства. Однако их использование возможно только на первой стадии развития заболевания. При крупных опухолях и достаточно большом объёме вмешательства, рекомендуется аденоэктомия, трансуретальная рецекция.
Противопоказания
Операции по удалению аденомы показаны не всем. К противопоказаниям к оперативному вмешательству относятся:
- острые инфекционные процессы;
- атеросклероз;
- аневризма сосудов головного мозга;
- тяжёлые заболевания сердца и лёгких, недостаточность функционирования этих органов в стадии декомпенсации;
- обострения воспалительных процессов мочеполовой и выделительной систем.
Перед тем, как оперировать пациента, необходимо купировать все текущие воспалительные процессы, по возможности вылечить имеющиеся заболевания.
Операции по удалению аденомы бывают нескольких видов:
- аденоэктомия;
- трансуретальная резекция;
- различные малоинвазивные методы лечения.
Рассмотрим каждый из них.
Аденоэктомия
Ещё несколько десятилетий назад открытая аденоэктомия была единственным способом радикального лечения аденомы. Сегодня разработаны другие методы, однако и этот способ не теряет актуальности. Такая операция показана при объёме вмешательства более 80 мл. Кроме того, показаниями к аденоэктомии являются:
- мочекаменная болезнь;
- дивертикулёз мочевого пузыря;
- риск малигнизации аденомы;
- отсутствие возможности самостоятельно опорожнять мочевой пузырь;
- острая почечная недостаточность;
- неэффективность других методов лечения.
Сегодня этот метод хирургического вмешательства чаще всего используется при экстренной помощи пациенту. Проводится операция под общим наркозом. После аденоэктомии пациенту ставят катетер на срок от пяти до восьми дней. Время пребывания в стационаре обычно составляет около двух недель.
По признаку осуществления доступа к простате аденоэктомии делят на три разновидности:
- при аденоме, расположенной в средней доле предстательной железы чаще всего применяют метод чреспузырного доступа: хирург извлекает аденому пальцем, практически на ощупь, через мочевой пузырь и мочеиспускательный канал;
- позадилобковая аденоэктомия проводится, когда гиперплазия локализуется по периферии простаты, при этом не нарушается целостность мочевого пузыря и мочевыводящего канала;
- чреспузырная экстрауретральная операция, один из наименее травматичных и современных способов вмешательства, при этом уретра остаётся без повреждений.
Открытая аденоэктомия почти всегда гарантирует избавление от опухоли. Однако этот метод травматичен, послеоперационная реабилитация продолжительна, пациент подвергается общей анестезии. Кроме того, всегда существует вероятность развития осложнений.
К ранним осложнениям открытой аденоэктомии относятся:
- кровотечения, иногда массивные, требующие экстренной медицинской помощи и повторной операции;
- тромбоэмболия лёгочной артерии — для её предотвращения рекомендуется соблюдение постельного режима и приём антиагрегантов;
- длительное незаживление операционной раны;
- инфицирование раны, развитие воспалительных процессов органов малого таза, для предотвращения которых в послеоперационном периоде рекомендуется назначение антибиотиков широкого спектра действия.
В качестве отдалённых последствий открытых операций выделяют недержание мочи, патологического сужение мочевыводящего канала, появление свищей.
Развитие ранних осложнений наблюдается примерно в пяти или шести случаях из ста. Вероятность нарушения мочеиспускания после такого вида оперативного вмешательства минимальна.
Лапароскопические операции менее травматичны по сравнению с полостной аденоэктомией. Доступ к опухоли осуществляется таким образом, что органы малого таза и брюшины остаются незатронутыми. Катетер ставят на два или три дня. Примерно такой же период пребывания в стационаре.
Лапароскопию никогда не проводят экстренно, эту операцию делают только в плановом порядке. Рекомендуется этот метод при большом объёме вмешательства, при второй или третьей степени аденомы. При использовании этого способа удаления гиперплазии почти никогда не наблюдаются кровотечения, расстройства мочеиспускания.
Трансуретральная резекция
На сегодняшний день ТУР является наиболее часто применяемым методом оперативного вмешательства для удаления ДГПЖ. Хотя трансуретральная резекция имеет большое распространение, она требует от хирурга высокой квалификации и ювелирной точности.
Хирургическая операция длится не более часа, не оставляет послеоперационных рубцов. Пациент очень быстро восстанавливается, реабилитация занимает довольно короткое время. Однако эта операция не проводится при больших размерах опухоли. Кроме того, для проведения ТУР необходимо специальное оборудование, а также подготовленные специалисты.
Наиболее часто ТУР осуществляется под общим наркозом. Доступ к опухоли осуществляется через мочеиспускательный канал, как видно из названия. После операции пациенту ставят катетер на срок от одного до трёх дней.
Этот метод мало травматичен, хорошо переносится пациентами, однако довольно непредсказуем в плане развития послеоперационных последствий. Практика показывает, что расстройства мочеиспускания при современной плазменной трансуретральной резекции удаётся предупредить у девяти пациентов из десяти.
Показания к проведению ТУР:
- малый объём оперативного вмешательства (до70-80 мл);
- ранее проводимые хирургические вмешательства на кишечнике, мочевом пузыре, предстательной железе;
- декомпенсированные сердечно-сосудистые патологии;
- неэффективность консервативных и малоинвазивных способов лечения аденомы;
- наличие у пациента хронического воспаления простаты.
Не проводят ТУР при наличии дивертикулов и новообразований в мочевом пузыре и мочевыводящих путях, варикозном расширении вен системы малого таза.
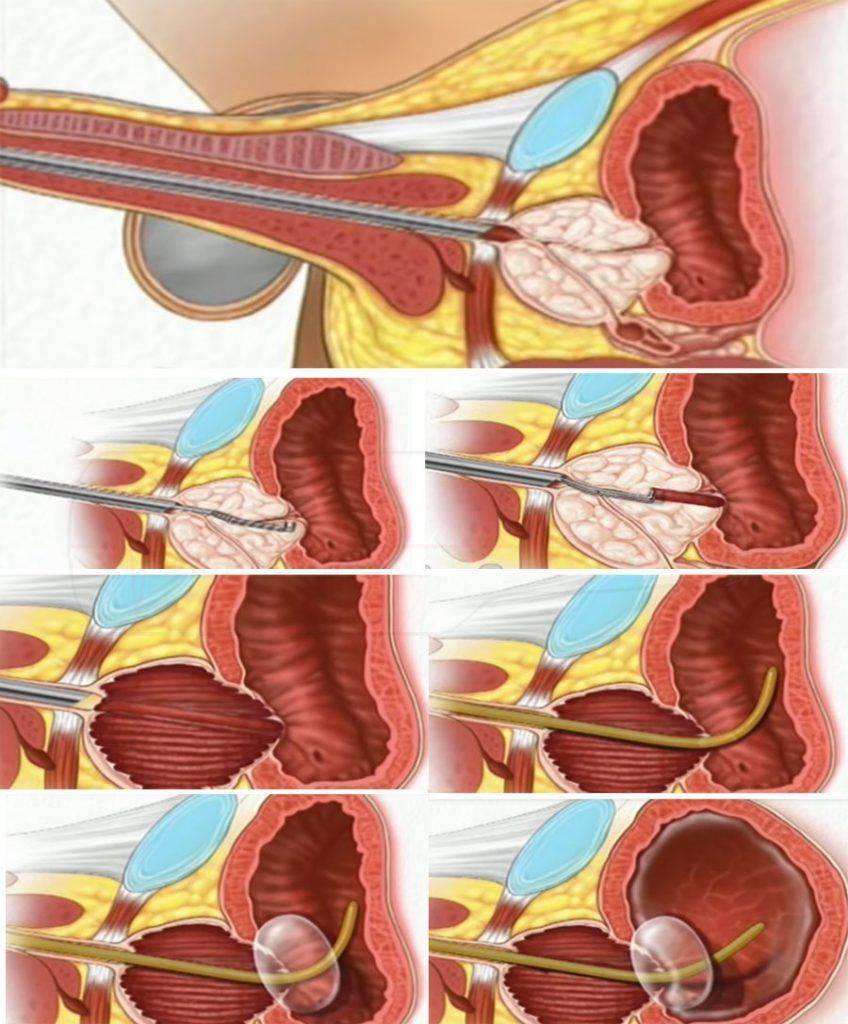
ТУР проводится при постоянной подаче и удалении через резектоскоп специальной жидкости. Это необходимо для хорошей видимости при осуществлении хирургом манипуляций. Уменьшить видимость может также кровь из поражённых сосудов, поэтому на петлю прибора подаётся электричество. Это позволяет также одновременно иссекать ткани и коагулировать повреждённые сосуды.
Наиболее часто встречающимся осложнением ТУР является кровотечение, спровоцированное длительным пребыванием в уретре большого по размерам прибора. Инфицирование и воспалительные процессы органов мочеполовой системы наблюдается примерно в 15% случаев. Интоксикация ирригационной жидкостью на сегодняшний день наблюдается крайне редко, примерно у 1% пациентов.
К отдалённым последствиям ТУР относятся:
- расстройства мочеиспускания (около 10%);
- сужение мочеиспускательного канала (около 15%);
- расстройство эякуляции, пи котором семяизвержение происходит в противоположном направлении (около 75-80%),
Малоинвазивные методы вмешательства
Малоинвазивные методы успешно применяются во многих областях современной хирургии, и урология не исключение. Доступ к опухоли осуществляется, как правило, через мочеиспускательный канал.
К малоинвазивным способам лечения ДГПЖ относятся:
- электрическая и лазерная вапоризация аденомы простаты;
- лазерная абляция;
- разные виды микроволновой термотерапии;
- криодеструкция;
- электрическая коагуляция.
Все эти методы осуществляются при помощи какого-либо вида энергии. Вапоризация представляет собой тепловое воздействие электричеством или лазером с целью выпаривания воды из клеточных структур, в результате чего они разрушаются. Криодеструкция, наоборот, предполагает воздействие на клетки опухоли критически низкими температурами. Такие манипуляции осуществляются при помощи специального оборудования, на аденому воздействуют жидким азотом, а остальные органы согреваются, чтобы не допустить их повреждения.
Удаление аденомы простаты лазером — один из новейших способов лечения. Клетки разрушаются лазерным лучом, при этом тепловое воздействие одновременно позволяет коагулировать повреждённые сосуды. Этот метод носит название лазерной абляции.
Микроволновая термотерапия может проводиться двумя способами — трансректально и трансуретрально. Микроволновое температурное воздействие позволяет улучшать циркуляцию жидкостей в поражённой области и подавлять аномальное разрастание клеток железистой ткани. Широко применяется стентирование просвета уретры.
Все малоинвазивные методы имеют довольно высокую эффективность, они безопасны, предполагают короткие сроки реабилитации и малую вероятность послеоперационных осложнений. Применять их можно даже у пациентов, которым полостные операции противопоказаны из-за сопутствующих заболеваний или невозможности перенести наркоз по состоянию здоровья.
После любых хирургических вмешательств необходимо строго соблюдать рекомендации лечащего врача, проходить осмотры. Только в этом случае возможно снизить риски развития послеоперационных осложнений.