Кровь в моче у ребенка
Эритроциты – красные кровяные клетки, содержащие в своей структуре гем, функция которого – газообмен. Эти клетки, проходя через большой круг кровообращения, отдают кислород тканям, а в обмен забирают углекислый газ, далее в малом круге в легких снова происходит их оксигенация. Таким образом, эритроциты играют ключевую роль в питании тканей.
Гематурия – это выделение крови с мочой при различных заболеваниях. Она может быть:
- почечного происхождения;
- внепочечного происхождения.
[toc]
Норма эритроцитов в моче у ребенка
В норме эритроциты в моче у ребенка не должны превышать 2 в поле зрения. В случае обнаружения больших количеств говорят о гематурии, которую подразделяют на два вида:
- Микрогематурия: цвет мочи при визуальном исследовании остается без изменений, но при микроскопии мочевого осадка обнаруживается повышенное количество эритроцитов. Выделяют три степени:
- незначительная микрогематурия – от 10 до 15 клеток в поле зрения;
- умеренная – 20-50 клеток;
- значительная – 50-100 эритроцитов в поле зрения.
- Макрогематурия: видна невооруженным взглядом: моча приобретает оттенки красного или коричневого.
Причины появления
Самая частая причина гематурии – воспалительные заболевания органов мочеполовой системы ребенка. Также выделение с мочой эритроцитов могут вызывать механические повреждения, системные аутоиммунные болезни и др.
Воспалительные недуги почек
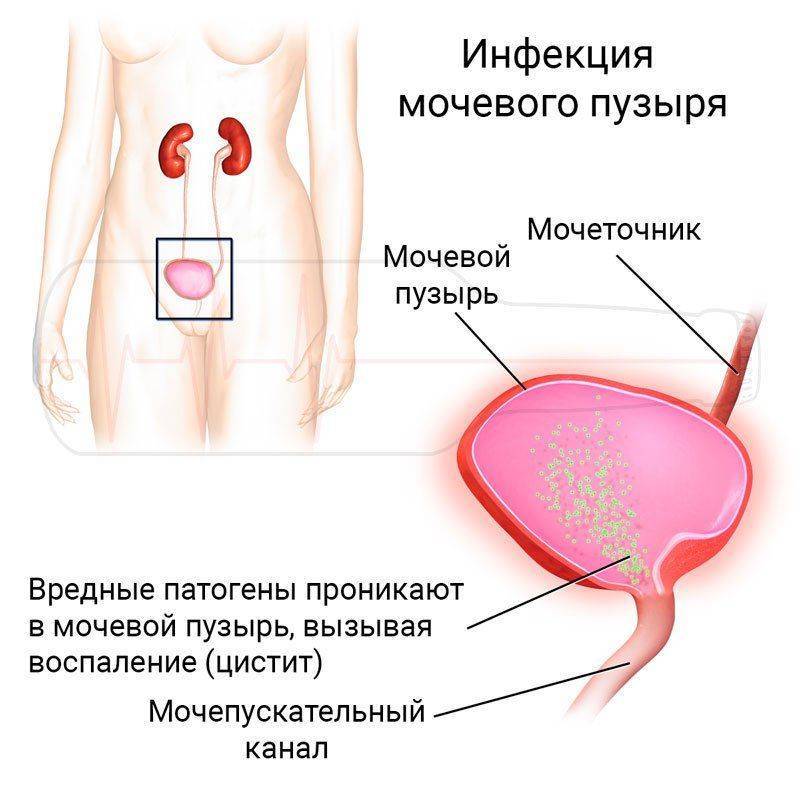
- Цистит – воспаление стенки мочевого пузыря. Наблюдается при бактериальных и вирусных инфекциях. Чаще всего возбудителем являются стрептококки, стафилококки, кишечная палочка. При этом размножение патогена и его жизнедеятельность вызывает воспалительные реакции в стенке органа, поэтому помимо гематурии наблюдается слущивание плоского эпителия, лейкоцитурия, повышение удельного веса мочи, а в анализе крови – лейкоцитоз и увеличение СОЭ.
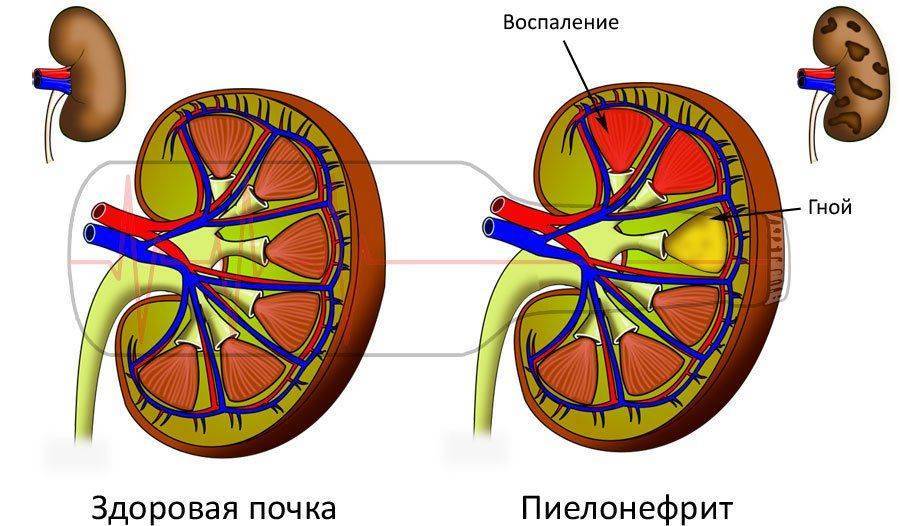
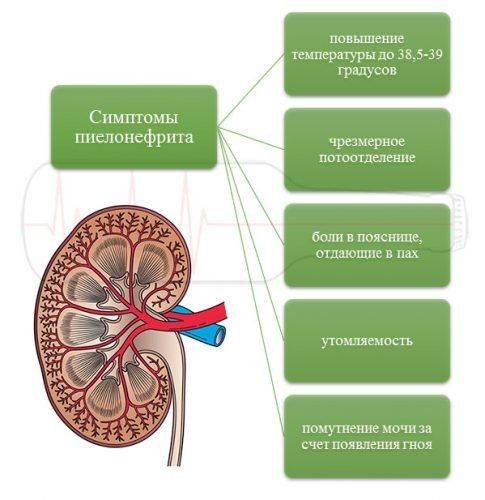
- Пиелонефрит – бактериальная инфекция собирательной системы и паренхимы почек. Возбудителями чаще всего являются кишечная, синегнойная палочки, энтерококки, протеи. Среди симптомов отмечается общая слабость, повышение температуры до субфебрильных значений (37-38 градусов), потеря аппетита, болевые ощущения в области поясницы, отеки на лице, нижних конечностях, расстройства мочеиспускания.
- Гломерулонефрит – заболевание гломерулярного аппарата почки. В ответ на инфекцию или другие чужеродные агенты иммунная система вырабатывает антитела, которые, соединяясь с антигенами, образуют комплексы. При условии сниженного иммунитета или дефекта его механизмов эти комплексы могут осаждаться в почечных капиллярах. Больной жалуется на дизурию, ярко выраженные отеки, в анализах мочи выявляется гематурия, причем возможна как макрогематурия, так и единичные эритроциты в поле зрения, лейкоцитурия, цилиндрурия и белок.
- Уретрит – воспаление мочеиспускательного канала вследствие бактериальной или вирусной инфекции, камней.
- Наследственный нефрит возникает в результате мутации гена, кодирующего один из разновидностей коллагена. Болезнь передается по Х-хромосоме, поэтому у женского пола чаще всего течение малосимптомное. Клиническая картина характеризуется нефротическим синдромом, по мере прогрессирования присоединяется тугоухость и катаракта.
- Волчаночный нефрит – гломерулонефрит, развившийся на фоне системной красной волчанки.
Недуги, провоцирующие формирование токсинов
- Очаги хронической инфекции: тонзиллит, кариозные зубы, абсцессы.
- Заболевания желудочно-кишечного тракта: сальмонеллез, дизентерия.
- ОРВИ: наиболее частой причиной обращения к педиатру является простуда, которая не несет в себе опасность серьезных осложнений, однако при тяжелом течении вируса гриппа, например, возможен геморрагический синдром, характеризующийся кровоизлияниями вследствие повышения проницаемости сосудистой стенки.
- Последствие прививки: описаны случаи изолированной гематурии на фоне АКДС.
- Сепсис – генерализованная реакция организма, возникающая в результате попадания инфекции из первичного очага в кровь, характеризуется злокачественным течением с развитием полиорганной недостаточности.
Другие причины
- Травмы органов мочеполовой системы.
- Уролитиаз – мочекаменная болезнь. Камни могут локализоваться в почках, мочевом пузыре, мочеиспускательном канале.
- Аномалии сосудов почек: может меняться количество, положение, форма и структура артерий, в результате чего развивается гематурия.
Причины гематурии у грудничков
- Внутриутробная инфекция – группа инфекционных заболеваний плода и новорожденных, вызываемых разными возбудителями, но сходных по клинической картине.
- Тромбоз почечных артерий и вен чаще всего развивается на фоне предшествующей гипоксии плода. Тромбы, перекрывая почечный кровоток, вызывают некроз коркового и мозгового вещества почек, острую почечную недостаточность.
- Опухоль Вильмса – злокачественное новообразование почки, развивающееся у ребенка на стадии эмбрионального развития. На начальных этапах болезнь может проявляться лишь неспецифическими симптомами: вялость, капризность ребенка, по мере прогрессирования присоединяется повышение температуры, ярко выраженная бледность кожи, гематурия и повышение артериального давления, что объясняется нарушением структуры юкстагломерулярного аппарата почки, который вырабатывает ренин, участвующий в регуляции артериального давления.
- ДВС-синдром – диссеминированное внутрисосудистое свертывание, развивающееся вследствие генерализованного воспалительного процесса или попадания в кровоток прокоагулянтного материала. Проявляется упорными кровотечениями, цианозом кожных покровов, полиорганной недостаточностью.
- Гемолитико-уремический синдром объединяет гемолитическую анемию, острую почечную недостаточность и сниженное количество тромбоцитов в крови. Типичную форму связывают с инфицированием энтерогеморрагической кишечной палочкой, выделяющей специфический токсин, приводящий к развитию заболевания, а атипичную форму – с генными мутациями.
- Поликистоз почек у детей относится к врожденным аномалиям, характеризуется наличием в паренхиме множественных кист. Заболевание возможно выявить еще на стадии пренатального УЗИ-исследования. Обычно болезнь протекает в тяжелой форме, нередко происходит выкидыш. Малыша с первых дней жизни беспокоит рвота, почечная недостаточность, артериальная гипертензия. В большом количестве случаев такие дети погибают от дыхательной и почечной недостаточности в первые дни жизни.
- Почечная дисплазия характеризуется недостаточной дифференцировкой ткани, присутствуют примитивные клубочки и канальцы, кисты. Симптомами выступают: повышение температуры тела, бледность кожи, расстройства мочеиспускания, гематурия.
Ложная гематурия
Некоторые продукты питания и лекарственные средства обладают способностью окрашивать мочу. Ложная гематурия – изменение цвета мочи в сторону красных и коричневых оттенков в результате окрашивания ее химическими соединениями, гемоглобинурии, гематопорфириурии.
К красящим продуктам и лекарствам относятся:
- свекла;
- витамин В12;
- некоторые антибиотики.
Гемоглобинурия характеризуется наличием в урине гемоглобина, который образуется при разрушении эритроцитов, такое патологическое состояние характерно для некоторых разновидностей гемолитической анемии.
Ночная пароксизмальная гематурия или болезнь Маркиафавы-Микели – заболевание, в основе патогенеза которого лежит дефект мембраны эритроцитов, при этом под действием различных эндогенных факторов происходит их разрушение, особенно в ночное время.
Холодовая пароксизмальная гемоглобинурия – достаточно редкая патология, при которой под воздействием переохлаждения происходит деструкция красных кровяных телец, чаще всего сопровождает некоторые вирусные инфекционные болезни.
Маршевая гемоглобинурия характеризуется гемолизом эритроцитов из-за механического воздействия в сосудах стоп, редко встречаемая патология.
Гематопорфиринурия – генетически обусловленное заболевание, патогенезом которого выступает дефект механизма синтеза гема, при этом в органы и ткани откладывается белок порфирин, а также он выводится с мочой и калом.
В каких случаях назначается анализ?
В случае возникновения жалоб ребенка на плохое самочувствие, рези при мочеиспускании, учащение похода в туалет, боль в пояснице следует обратиться к врачу-урологу. Показаниями для обследования новорожденных является беспокойство ребенка, повышение температуры, капризность, отеки.
Как правильно собрать урину?
Подготовка к сбору мочи заключается в:
- соблюдении диеты перед сдачей анализа, детям не рекомендуется давать острые, ярко окрашенные продукты;
- тщательном туалете половых органов;
- девочкам следует сдавать анализ вне менструации.
Сбор урины осуществляется с первым утренним мочеиспусканием в специальный стерильный контейнер, который можно приобрести в любой аптеке. Первую порцию мочи следует выпустить мимо баночки, а остальной заполнить емкость. Хранение мочи возможно в холодильнике на протяжении 1-2 часов.
Чтобы собрать мочу у новорожденного, необходимо воспользоваться специальным мочеприемником, отжимать пеленки категорически запрещено, так как полученный таким образом материал непригоден для дальнейшего исследования.
Комплексное обследование малыша
Своевременное обращение к доктору – залог успешного выздоровления. Специалист назначит все необходимые исследования и, исходя из полученных результатов, составит план лечения.
Лабораторная диагностика
- Общий анализ мочи позволяет оценить цвет, прозрачность, удельный вес, биохимические характеристики. При воспалительных процессах наблюдается лейкоцитурия, бактериурия, повышены эритроциты в моче у ребенка, обнаруживается плоский и цилиндрический эпителий. Если в моче найден белок, пациента обязательно отправляют на повторный анализ.
- Общий и биохимический профиль крови являются стандартными методами диагностики. При наличии воспалительного процесса обнаруживается лейкоцитоз или лимфоцитоз, повышение СОЭ. Если последствием гематурии становится анемия, в анализе крови будет снижен показатель эритроцитов и гемоглобина. При гломерулонефрите и развитии почечной недостаточности наблюдается увеличение концентрации креатинина.
- Анализ мочи по Нечипоренко является дополнительным, назначается при выявлении отклонений в общем исследовании.
- Проба Зимницкого проводится при хроническом пиелонефрите и гломерулонефрите, суть метода заключается в сборе суточной мочи в определенные интервалы времени.
Инструментальная диагностика
- УЗИ почек может выявить аномалии развития, увеличение в размерах, утолщение капсулы, расширение лоханок, наличие камней.
- Цистография – рентгенологический метод. В мочевой пузырь с помощью катетера вводится контрастное вещество, а затем выполняется снимок. На рентгенограмме можно обнаружить рефлюкс, то есть заброс мочи из мочевого пузыря в мочеточники, изменение структуры стенок органа.
- Сцинтиграфия почек – диагностический метод с использованием радионуклидной метки, проводится для оценки функционирования. Показаниями для исследования служат аномалии развития органа, опухолевые процессы, а также оценка проводимого лечения после операций.
- Биопсия тканей почек назначается для гистологического исследования, например, при необходимости дифференцировки новообразования, хронических болезнях для оценки структурных изменений.
Как вылечить гематурию?
Лечение должно быть направлено на причину, вызвавшую гематурию.
- Диета предполагает ограничение потребления жидкости и поваренной соли, а также исключение из рациона питания острой и богатой оксалатами пищи при болезнях мочеполовой системы.
- При выявлении бактериальной инфекции врач назначает курс антибиотиков. Препаратами выбора при пиелонефрите и гломерулонефрите являются «защищенные» пенициллины: амоксициллин, а также цефалоспорины III поколения. Важно помнить, что микрофлора кишечника также чувствительна к этим препаратам, поэтому необходимо принимать пробиотики.
- Удаление камней в настоящее время проводится с помощью литотрипсии, выделяют несколько ее видов:
- трансуретральная;
- дистанционная;
- чрескожная.
- Диуретики назначаются при наличии выраженных отеков, они помогают вывести лишнюю воду из организма. Существует несколько групп препаратов:
- петлевые;
- тиазидные:
- антагонисты альдостерона;
- осмотические.
- В случае тяжелого воспалительного процесса в почках, при системной красной волчанке назначается иммуносупрессивная терапия глюкокортикостероидами.
- Тяжелая почечная недостаточность является показанием для трансплантации органа.