Мокрота в легких
Выделения секреторных клеток слизистой бронхов разного генеза – мокрота в легких. Она способствует процессу очищения бронхолегочного дерева от вирусов и бактерий, крупиц пыли, микрочастичек бытового мусора, синтезируется на постоянной основе. Патологические состояния провоцируют ее кумуляцию в бронхиолах и вызывают кашель.
[toc]
Процесс формирования
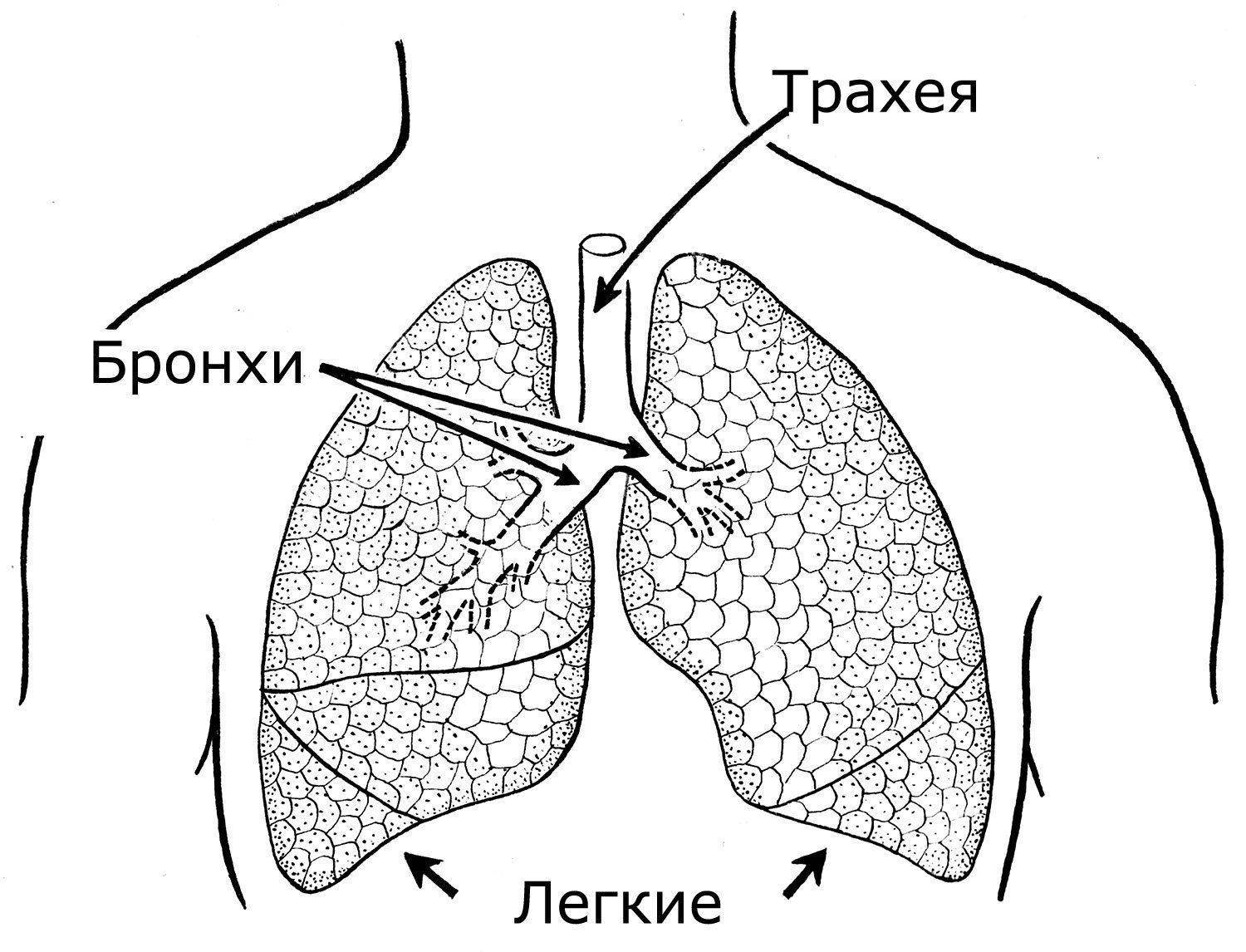
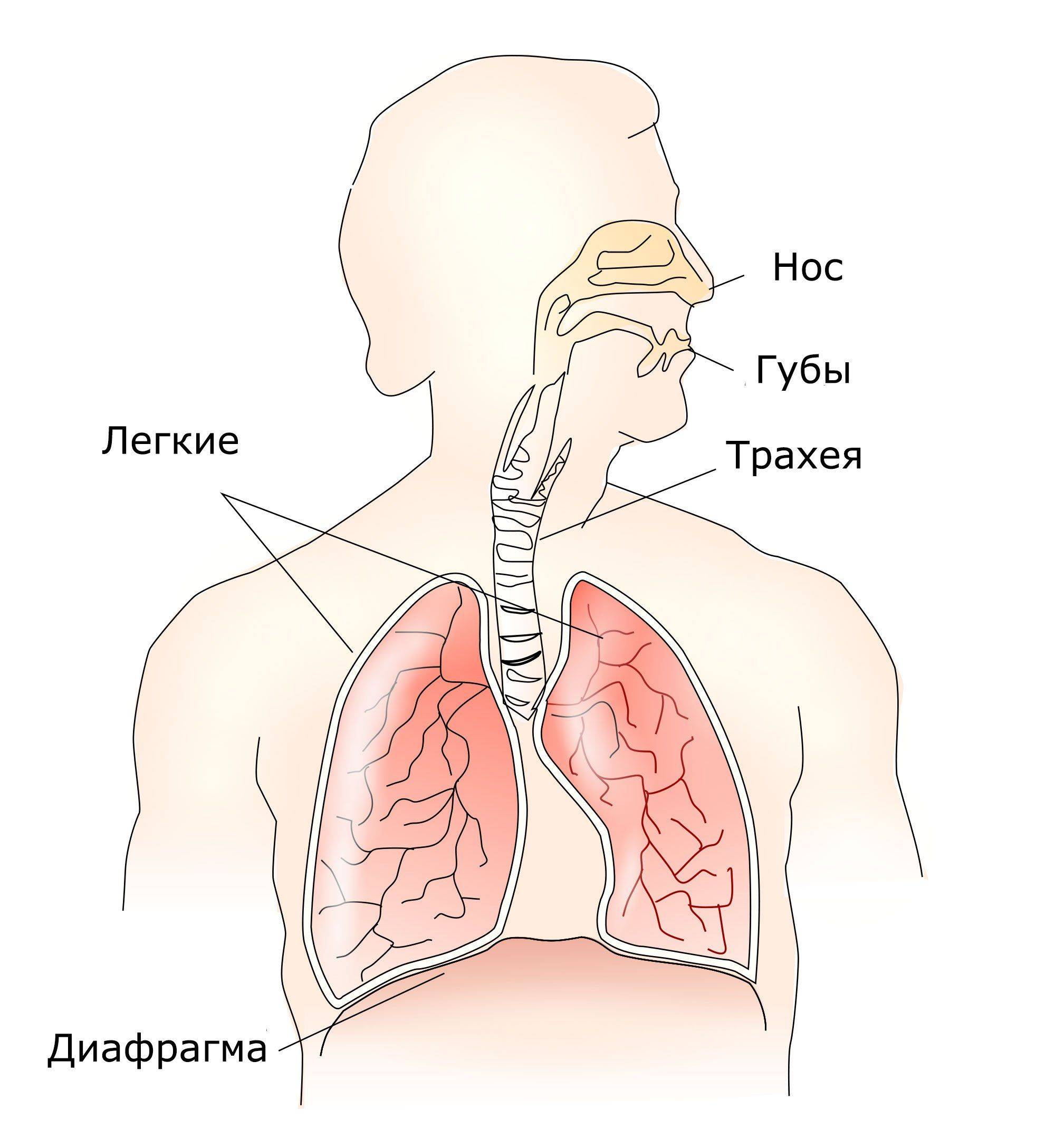
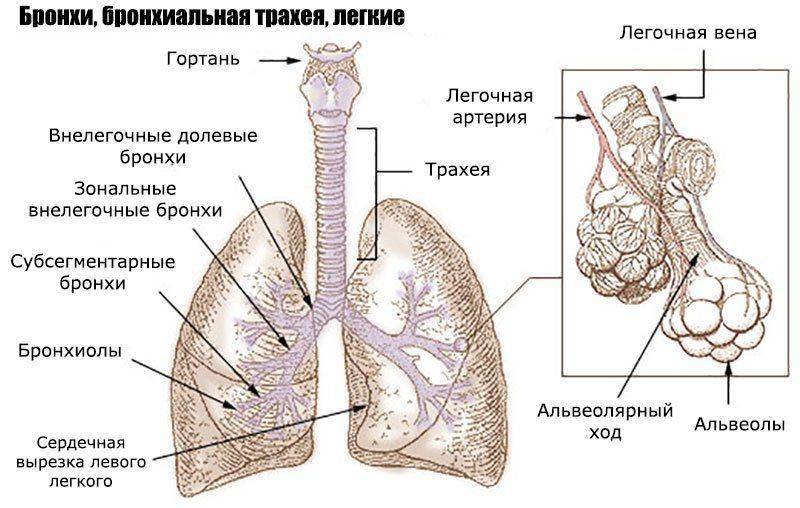
Секрет желез внутренней оболочки веточек дыхательной системы называют мокротой. В норме за 24 часа ее выделяется не более 100 мл, необходима она для оптимального увлажнения слизистой бронхиального дерева.
Состав мокроты разный, отличается своей густотой и вязкостью:
- Слизистая – чистый секрет желез дыхательной системы, прозрачный, без запаха. Она появляется при остром воспалении бронхиального дерева, катаральных проявлениях в верхних дыхательных путях, астме, кашле курильщика.
- Серозная – мокрота сердечников, это – просочившаяся из кровотока в бронхи и бронхиолы плазма. Она продуцируется в процессе отека легких, при пороках сердца, острой сердечной недостаточности, пенится, бесцветна.
- Слизисто-гнойная – смесь с преобладанием слизи. Гной – комочками. Характерна для прикорневой пневмонии.
- Гнойно-слизистая – густая и тягучая, но прозрачная, превалирует гной. Характерна для бронхоэктазов.
- Гнойная – сплошь из гноя, неприятно пахнет. Появляется только при прорыве абсцесса легкого в плевру или при ее эмпиеме с излиянием в просвет бронхов.
- Слизисто-кровянистая – в слизи прожилки крови. Причина рак или воспаление паренхимы легкого.
- Слизисто-гнойно-кровянистая возникает при туберкулезе или актиномикозе и содержит примеси в равных пропорциях.
- Отхаркивание кровью – признак легочного кровотечения в результате триггеров разного генеза.
Избыток ежедневной мокроты рефлекторно продвигается ресничками к голосовой щели, где секрет непроизвольно проглатывается, это – нормальный респираторный клиренс.
При патологии секрета так много, что человек не успевает сглатывать. Слизь застаивается, забивает бронхи, и организм в качестве помощи включают механизмы кашля (если мокрота внизу бронхиального дерева) и насморка (секрет скапливается в верхних отделах дыхательной системы).
Причины образования
Триггеров легочной патологии очень много. Основные из них следующие:
- Респираторные инфекции: простуда, риновирус, ОРЗ, ОРВИ, грипп.
- Отиты разной степени тяжести, евстахиит, синуситы.
- Ларингиты, фарингиты, ларингофарингиты, трахеиты, ларингофаринготрахеиты, бронхиты.
- Воспаление легких, в том числе вирусного генеза.
- ХОБЛ, бронхоэктазия, эмфизема.
- Детские инфекции – коклюш.
- Варикоз вен пищевода.
- Инфицирование палочкой Коха.
- Доброкачественные и злокачественные новообразования бронхолегочной системы.
- Отек легких.
- Сердечная недостаточность.
- Инородное тело в бронхах.
Цвет мокроты
Оттенок выделяемого бронхами секрета чрезвычайно важен, он поможет пульмонологу поставить правильный диагноз и назначить соответствующее лечение.
| Цвет секрета | Характеристика | Патология |
| Белый | Чисто белая окраска | Воспаление бронхов |
| Розоватый тон с пеной | Отек легких | |
| Без дополнительных тонов с пеной | Вирусная атака, инфицирование палочкой Коха | |
| С серым налетом | Хронизировавшийся бронхит | |
| С желтыми включениями | Астма | |
| Желтый | Слизь с преобладанием лейкоцитов | Воспаление легких, носовых пазух, трахеит |
| Зеленый | Окрашивают слизь распадающиеся нейтрофилы | Хронически текущая воспалительная реакция в бронхах, рецидивирующая пневмония, муковисцидоз |
| Темно-коричневый | С примесью крови (эритроцитов) | Онкологический процесс, инфицирование туберкулезной микобактерией |
| Красный | Оттенок ржавчины | Пневмококковое воспаление легких |
| Все оттенки розового и алого в мокроте | Онкология | |
| Алая слизь | Туберкулезная инфекция | |
| Кумачевая | Эмболия легких |
Особенно плохой диагностический признак – вязкая, трудно откашливаемая биологическая жидкость. Она забивает бронхи и вызывает удушье. Без экстренного вмешательства специалиста возможен летальный исход.
БезОков предупреждает: мокрота в онкологии
Рак бронхолегочной системы имеет свою специфику в виде отхаркивания прозрачной, наполненной пузырьками воздуха и кровяными примесями мокроты. С кашлем пациент за сутки выделяет более стакана секрета.
Чем тяжелее становится патологический процесс, тем заметнее меняется характер слизи, она густеет, приобретает желтый цвет из-за большого количества лейкоцитов и гноя в ней, визуализируется кровь.
Цитология подтверждает диагноз, однако не всегда с первого анализа. Иногда требуется троекратный и более забор мокроты на исследование, поскольку из-за лейкоцитоза атипичные клетки плохо различимы.
Мокрота при разных заболеваниях
Характер отделяемого бронхов специфичен и при разных патологических состояниях имеет свои конкретные характеристики.
| Название нозологии | Характеристика мокроты |
| Воспаление бронхов – бронхит любого генеза | Катаральные явления в бронхиальном дереве стимулируют продуцирование слизисто-гнойной или гнойно-слизистой жидкости с желтовато-пепельным или чисто желтым оттенком, тягучей, желеобразной, при преобладании гноя – вязкой. Внутри секрета – лейкоциты, небольшое количество эритроцитов и много эпителиальных клеток. Аллергический бронхит характеризуется эозинофилией в слизи. В зависимости от стадии воспаления состав мокроты меняется: в начале она слизистая, а при прогрессировании процесса – слизисто-гнойная или гнойно-слизистая из-за присоединения лейкоцитов. О хронизации бронхита свидетельствуют сидерофаги в слизи. |
| Астма | Суть процесса – бронхоспазм, слизистая бронхов набухает, слизь не может удаляться обычным путем, хотя ее и выделяется мало. Она бесцветна, напоминает стекло, вязкая. Особенностью является присутствие в слизи пластинок Шарко-Лейдена и спиралей Куршмана. Это говорит об аллергической природе патологии. |
| Воспаление легких – пневмония, возникающая по разным причинам | Природа патологии – инфекция, возбудители самые разные, в том числе грибки и микоплазмы. Токсически парализуются реснички слизистой бронхолегочной системы, выведение блокируется, и мокрота скапливается в них. Застой расширяет бронхи, бронхиолы, влияет на структуру эпителия, вызывает его гиперплазию. Снижается иммунитет, воспаление хронизируется. Ржавая слизь – признак крупозного воспаления. |
| Абсцедирование в бронхолегочной системе | Это – осложнение пневмонии, но может возникать и самостоятельно при заносе через кровь или лимфу при сепсисе, травмировании легкого. В начале заболевания мокроты минимум, затем, внезапный прорыв гнойника с выделением более 500 мл одномоментно. Секрет двухслойный: вверху – серозная или слизисто-гнойная жидкость, внизу – гной с микробами-возбудителями. |
| Гангрена | Большое количество серо-бурой слизи с отвратительным запахом гнили. Мокрота трехслойная: слизь, гной, эритроциты. |
| ХОБЛ | Обструкция – результат хронически текущей пневмонии, расширяющей альвеолы и бронхиолы. Секрет утренний, гнойный, зеленоватого оттенка, с запахом гниения. В отличие от абсцесса не содержит эластина. |
| Туберкулезная инфекция | В легких возникает очаг специфического воспаления, с перифокальной неспецифической реакцией. Характер слизи определяется течением патологии. На начальных стадиях она слизистая с комочками гной, позднее – слизисто-гнойная с лейкоцитами, фибрином, палочкой Коха, в позднем периоде в мокроте «кораллы» и известь от казеозного распада ткани. |
Проведение исследования мокроты
Чтобы провести диагностику легочной патологии, необходимо собрать и исследовать секрет бронхиального дерева. Для этого утром, натощак в стерильную баночку отхаркивают достаточное количество мокроты. Перед этим полощут рот раствором антисептика и ополаскивают кипяченой водой, чтобы минимизировать слюноотделение.
Если мокрота отходит с трудом, делают ингаляции с NaCl.
Диагностика осуществляется несколькими способами:
- Микроскопией мазка.
- Бакпосевом на питательные среды.
- Визуальной дифференциацией отделяемого.
Дополняется анализ слизи анамнезом, физикальным осмотром пациента, дополнительными методами обследования при необходимости (рентген, КТ, МРТ, бронхоскопия). Микроскопия и посев имеют своей целью выявление типа возбудителя с определением его чувствительности к антибиотикам.

Выделения помогают подтвердить диагноз, заподозренный при первичном осмотре, если:
- Отделяемое капает из носовых ходов – воспаление локализуется в верхних дыхательных путях и вызвано простудой или гриппом.
- Если в процесс вовлечены синусы, мокрота локализуется в них, речь идет о гайморите, фронтите, синусите, евстахиите, отите.
- Отхождение секрета с кашлем говорит о глубоком воспалении, о том, что затронуты нижние отделы дыхательных путей – альвеолы, паренхима легких.
- Отсутствие мокроты при явных признаках ее гиперсекреции заставляет думать о воспалении в придаточных синусах с распространением на барабанную перепонку.
Лечение и профилактика образования мокроты в легких
Саму по себе вылечить мокроту нельзя, необходимо купировать ее первопричину. Для этого используют медикаменты и народные рецепты.
Лекарственная терапия
Она состоит из симптоматического лечения и патогенетического. Симптоматики применяют для блокировки накопления секрета. Это разжижающие и отхаркивающие средства – для выведения мокроты из нижних дыхательных путей и противоотечные – при воспалении в верхних отделах.
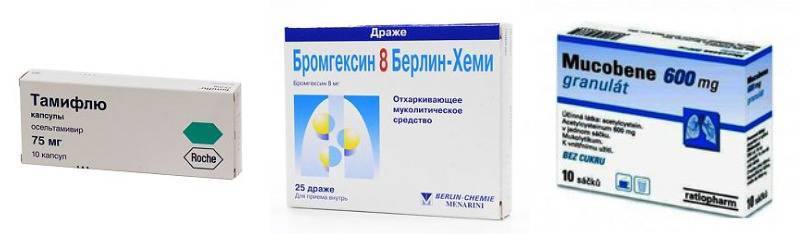
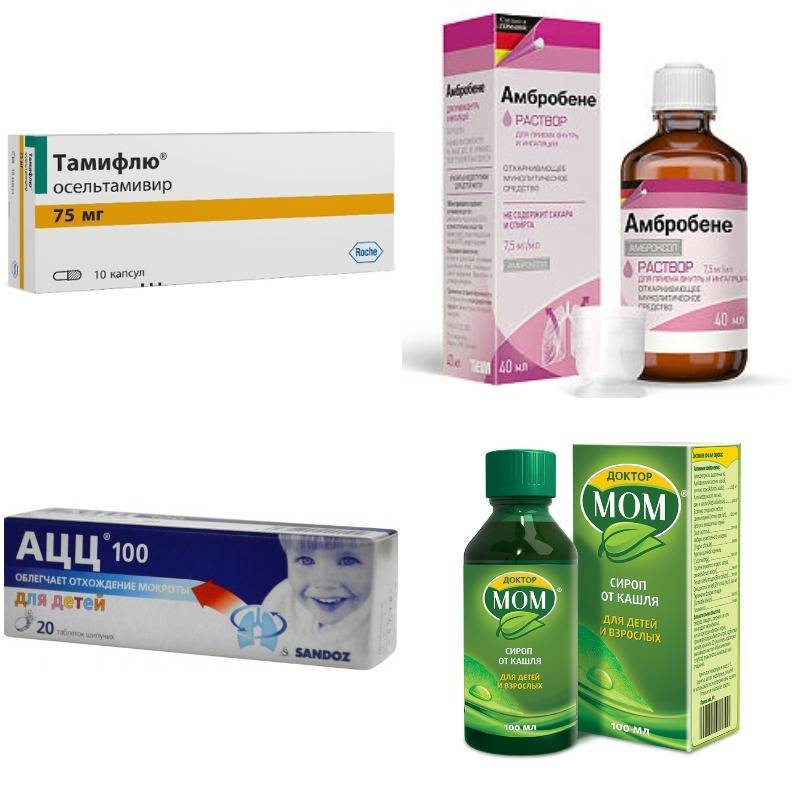
К первой группе относят муколитики. Они делают слизь менее вязкой, но не выводят ее механически. Только за счет увеличения объема. Рефлекторно. Наиболее востребованы АСС, Амбробене, Мукобене.
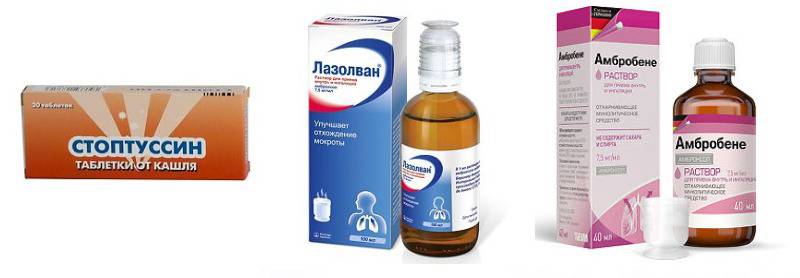
Во вторую входят компаньоны муколитиков – отхаркивающие средства: Лазолван, Синупрет, Леопронт. Они действуют местно, раздражая слизистую бронхов и вызывая кашлевой рефлекс.
В некоторых случаях врачи назначают средства, подавляющие кашель. Это разумно в том случае, если он непродуктивен, но надсаден.
К таким лекарствам относятся: Бромгексин, Стоптуссин, Либексин. Отдельно стоит Синекод. Он стимулирует кашель через ЦНС, но назначается с осторожностью, поскольку в отличие от муколитиков не сочетается с отхаркивающими.
Кроме снятия симптомов, проводят лечение и основного заболевания. Вирусная инфекция требует антивирусной терапии: Тамифлю, Амиксин, Когацел.
Рекомендуется пребывание в хорошо увлажненном теплом помещении и обильное питье для разжижение слизи бронхов. Бактерии лечат антибиотиками, предварительно уточнив их чувствительность к препаратам (бакпосев).
Природные средства
Эффективность лекарств усиливают эфирные масла, растворенные в кипящей воде. Они снимают отек и воспаление слизистой, стимулируют отхаркивание: эвкалипт, календула, мать-и-мачеха, хвоя, тимьян. На основе этих растений можно варить сиропы, отвары.
Обязательно следует контролировать объем выпитой за день жидкости. Ее должно быть много – до 3 литров, по рекомендации врача с учетом веса и состояния здоровья.
Хорошим подспорьем станет массаж и ингаляции.
Дыхательная гимнастика
Если по каким-либо причинам прием лекарственных средств для вывода мокроты из легких ограничен для пациента, на помощь придет дыхательная гимнастика. Она стимулирует межреберную мускулатуру и диафрагму с целью активного вывода секрета бронхов наружу.
Показана в качестве лечебного и профилактического средства, особенно актуальна для курильщиков.
Проводить занятия рекомендуется в хорошо проветренном помещении, после влажной уборки. Упражнения рассчитаны на каждый день. Кратность – три раза в сутки, на каждое занятие от 5 подходов.
Виды движений:
- Глубокий вдох по максимуму, задержка дыхания и выдох резкими прерывистыми толчками.
- Максимальный вдох, надув живот до предела, и такой же выдох по максимуму с втягиванием живота на максимум.
- Надувать воздушные шарики, пока хватит сил и не закружится голова. Отличная оксигенация и вентиляция легких.
Начало занятий спровоцирует усиление кашля. Это нормально. Боле того, это хороший прогностический признак скорого легкого и объемного отделения мокроты.