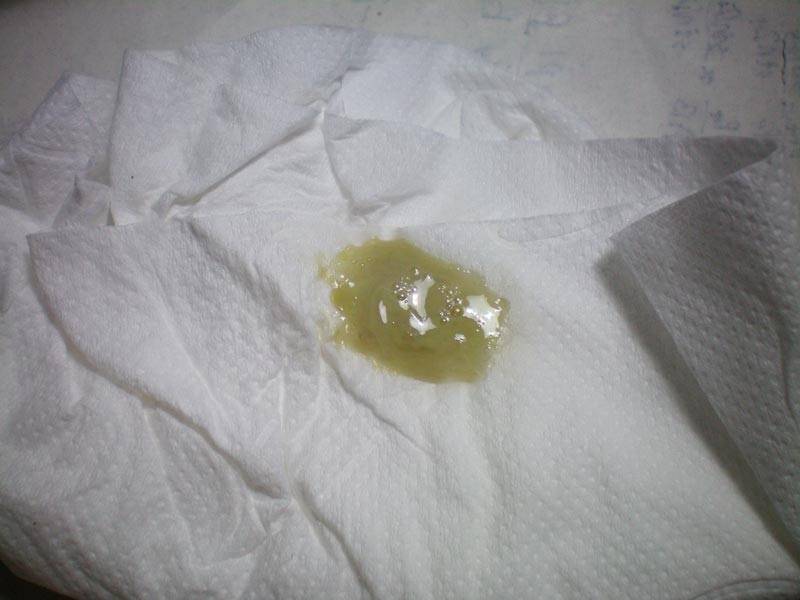
Мокрота желтого цвета
Часто при заболеваниях бронхолегочной системы отхаркивается желтая мокрота, и это нельзя считать нормой, поскольку физиологический секрет – прозрачный. Цвет выделений из бронхов имеет большое диагностическое значение, так как всегда специфично соответствует той или иной патологии.
[toc]
Причины и симптомы
Триггеров желтой мокроты много, но все они коррелируются с ее характеристиками и клиническими проявлениями.
| Триггер | Характеристика мокроты | Клиника | Сопутствующие симптомы |
| Воспаление паренхимы или корней легких инфекционно-дегенеративного генеза | Экссудат желтого цвета, густой, состав: серозная жидкость слизь, микробы-возбудители и лейкоциты. В сумме они дают гной и желтый оттенок. | Кашель характерен для первых дней болезни с высокой температурой. На 5 сутки наступает затишье, затем болезнь проявляется с новой силой. Исцеление при правильной терапии наступает через месяц. В случае поздней диагностики и некорректного лечения происходит хронизация процесса, в худшем случае – летальный исход. | Ноющие боли за грудиной, усиливающиеся при вдохе, одышка. |
| Воспаление ветвей бронхиального дерева, аналогичное пневмонии, но с меньшей зоной поражения | Желтый, гнойный секрет с гнилостным запахом. | Течение бронхита напоминает пневмонию, но благодаря меньшей площади воспаления проявления менее тяжелые. Однако при неблагоприятном стечении обстоятельств также хронизируется, возможен летальный исход. | Всегда продуктивный кашель, обтурирующий бронхи, усиливающийся утром. |
| Инфицирование палочкой Коха воспалительного характера | В начале болезни слизь белая. По мере прогрессирования патологии пигментация усиливается. Мокрота становится желтой, а затем приобретает ржавый оттенок. | Начинается почти всегда латентно, первыми симптомами являются интенсивный кашель, потеря веса, ночная потливость. | Боли в грудной клетке интенсивного характера, независимо от вдоха и выдоха, чувство нехватки воздуха, слабость, вечерний субфебрилитет. |
| Бронхоэктазия – заболевание с неясной этиологией (более 5% от всех обращений к пульмонологу) | Суть процесса – образование гнойных комочков в альвеолах. Они отхаркиваются в слизи, придавая ей желтый цвет. Со временем мокрота слоится, в ней появляются эритроциты. | Клиника неспецифична, установить диагноз можно только на основе дополнительного обследования. | Кашель, температура, одышка. |
| Легочный гнойник – осложнение пульмоинфекций или очаг первичного инфицирования | Обильное отделяемое желтого цвета с прожилками крови при прорыве абсцесса в бронхи. | Тяжелейшее пограничное состояние, разрыв абсцесс приводит к сепсису и летальному исходу. В клинике превалируют симптомы дыхательной недостаточности. | Температура, кашель, локальная боль в месте гнойного очага, одышка по нарастающей. |
| Новообразования в легких | Мокрота кроваво-гнойная. | Начало латентно, диагноз ставится случайно при диспансеризации или профосмотре. Среди симптомов важна одышка. | Отсутствие боли, температуры и любой дополнительной симптоматики на ранних стадиях. При позднем обращении: неукротимые болевые приступы и кашель. |
| Кашель курильщика | Выделения при откашливании с ржавым оттенком. | Продуктивный кашель, слабость недомогание, барабанные палочки, пальцы и ногти, похожие на стекла лупы. | Неспецифическая симптоматика. |
Иногда симптомы желтой мокроты могут иметь чисто физиологическую причину: еда фруктов или овощей желтого, оранжевого цвета. Найти причину оттенка слизи можно только диагностически.
Диагностика
Желтая мокрота – признак гнойно-некротических изменений в легких.
Чем желтее цвет, тем быстрее трансформация в некроз с зеленым выделяемым.
Алгоритм обследования хорошо отработан практикующими врачами и заключается в следующем:
- Опрос-осмотр, аускультация.
- Макро- и микроскопия мазка.
- Бакпосев.
- Туберкулиновые пробы.
- ОАК, ОАМ.
- Рентгенограмма, ФЛГ.
- КТ, МСКТ, МРТ.
- Бронхоскопия, бронхография.
Лечение
Терапия предполагает установленный диагноз и выявленного возбудителя, поскольку именно от того, что вызвало патологический процесс зависит комбинация назначаемых препаратов. Естественно, что палочка Коха требует специальных противотуберкулезных препаратов и схем специальной терапии, стафилококки купируются антипиогенными средствами, стрептококки – сочетанием антибиотиков, грибки санируются антимикотическими лекарствами, вирусы – интерферонами. Иными словами, цель лечения – ликвидация возбудителя.
Если у пациента не выражена температурная реакция, то санация проводится в домашних условиях, амбулаторно. Госпитализации требуют только заболевания, при которых больной нуждается в круглосуточном наблюдении, то есть с тяжелым или осложненным течением: воспаление легких, острый бронхит, синуситы.
Медикаменты
Лекарственная терапия требует установления типа возбудителя и оценки индивидуального состояния пациента: вес, возраст, пол (беременность и грудное вскармливание), сопутствующая патология, непереносимость препаратов.
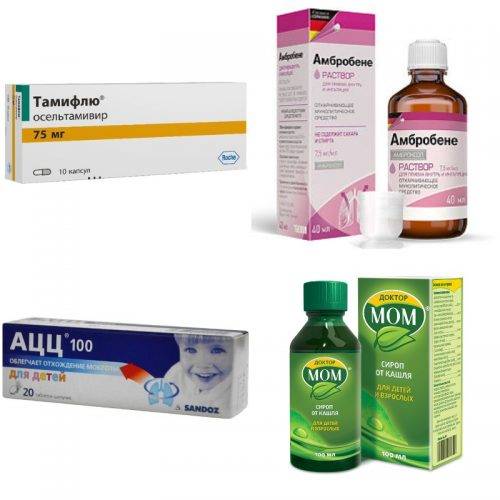
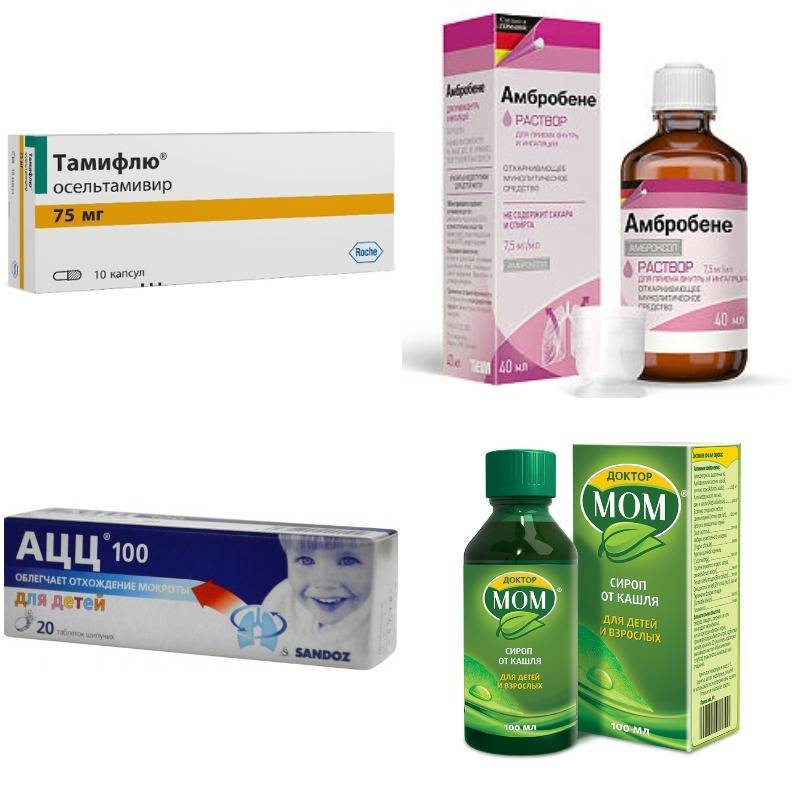
Густая и вязкая бронхиальная слизь априори требует использования средств, разжижающих мокроту, тем самым создающим условия для ее более легкого отхождения: Термопсис, Сироп корня солодки, алтея,Доктор МОМ – для детей. Взрослым – АСС, Флуимуцил, Лазолван. Муколитики способствуют и отхождению слизи: Бромгексин, Флавамед, Мукосол.
Лекарства, работающие вместе с ними, – отхаркивающие средства. Они увеличивают секрецию, объем выделяемого бокаловидными клетками и за счет этого стимулируют кашель, выведение слизи, очищение бронхиального дерева: Амбробене, Амброксол, Проспан.
Если в течение недели препараты не достигают своей цели, их следует менять.
Однако патогенетическими средствами при заболеваниях легких, сопровождающихся желтой (гнойной) мокротой, являются антибиотики. В первые дни, до появления результатов бакпосева на тип возбудителя и его чувствительность к антибактериальным препаратам, назначают сразу два антибиотика разных групп – широкого спектра действия и узкого.
Их результативность подтверждается уменьшением, а затем и нормализацией температуры. Если есть подозрение на микс-инфекцию, то подключают противовирусную терапию. После получения результатов анализа назначается антибиотик точечного действия, все остальные отменяются.
Предпочтительно сочетание Цефтриаксона, Левофлоксацина, Амоксиклава с Тамифлю, Амиксином, Кагацелом. Иногда комбинируют антибиотик и сульфаниламид. Препаратом выбора является Бисептол. В качестве симптоматической и фоновой терапии используют НПВС, НПВП: Диклофенак, Вольтарен, Нурофен; иммуномудуляторы: Иммунал, эхинацея, корень женьшеня; витамины.
Народные средства
Они считаются лучшим фоном при болезнях легких. Травы в данном случае выполняют сразу несколько функций: укрепляют иммунитет, помогают разжижать и отхаркивать мокроту, нормализуют обменные процессы. улучшают кровоток, оксигенацию тканей.
Рекомендованы следующие растения: мать-и-мачеха, лопух, крапива (как кровеостанавливающее при надсадном кашле и травмировании капилляров), алоэ, душица, зверобой, ромашка, эвкалипт, овес.
Помогают и девясил, багульник, чабрец, кизил, шиповник. Кроме того, при лечении и особенно в реабилитационном периоде назначаются природные антибиотики, фитонциды: чеснок, лук. На их основе создан отличный препарат – Назаваль плюс, создающий защитную пленку в носоглотке и препятствующий ее повторному инфицированию.
Используются и природные адаптогены: мед, элеутерококк, эхинацея. Чаще всего комбинируют эти средства. Всем известна польза черной редьки, сок которой способствует отхаркиванию и купирует воспаление. В хорошо промытом овоще делают отверстие и заливают его на 1/3 медом. Через час сливают появившийся сок в ложку и пьют свежим.
Востребованы и лимон с медом: берут по одной ложке сока лимона и меда перемешивают, чуть разбавляют теплой водой и принимают после еды не менее пяти раз вдень.
Когда речь идет о меде всегда надо осторожно рекомендовать его беременным женщинам и детям, поскольку у них ослаблен иммунитет и возможны непредсказуемые аллергические реакции.
Женщинам в «интересном положении» нельзя принимать ни одну траву, ни одно аптечное средство без консультации с врачом.
Профилактика
У кашля с желтой мокротой есть свой срок: месяц. Если он длится дольше – необходима консультация врача.
Профилактикой появления такого кашля считают:
- Ежегодное флюорографическое обследование.
- Отказ от сигарет, алкоголя и других вредных привычек.
- Прогулки на свежем воздухе – залог нормальной оксигенации легких.
- Закаливающие процедуры (начинать нужно только летом).
- Сбалансированный рацион антиатерогенного профиля.
- Дозированные физические нагрузки: тренажерный зал, спортивная секция, утренняя зарядка, бег, скандинавская ходьба.
- Поддержание жилища в чистоте: влажная уборка, проветривание, оптимальная влажность воздуха.
БезОков рекомендует: к кому обратиться?
Занимаются проблемами бронхолегочной системы пульмонологи, в некоторых случаях к диагностике привлекают фтизиатров, онкологов.